Характер рвоты при остром холецистите
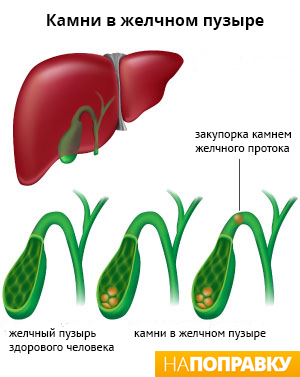
Острый холецистит на фоне желчнокаменной болезни (калькулёзный холецистит).
Симптомы острого холецистита обусловлены выраженностью патологического процесса, которая варьирует от небольшого воспаления до молниеносной гангрены стенки жёлчного пузыря. Часто приступ заболевания является обострением хронического холецистита.
Заболевают люди любой конституции, пола и возраста, хотя чаще болеют женщины старше 40 лет, страдающие ожирением.
Основные симптомы острого холецистита следующие:
Боль (жёлчная колика) локализуется в эпигастральной или правой подрёберной области, иррадиирует в спину ниже угла npaвой лопатки, правое плечо, реже в левую половину туловища и может напоминать приступ стенокардии. Боль возникает ночью или рано утром, нарастает до определённой интенсивности и сохраняется в течение 30-60 мин. Возникновению боли могут предшествовать употребление жирной, острой, пряной пищи, алкоголя, эмоциональные переживания.
Характерны повышенная потливость, гримаса боли и неподвижная поза на боку с поджатыми к животу ногами. Часто больные прикладывают к правому подреберью грелку.
Боль от растяжения жёлчного пузыря возникает в связи с обтурацией пузырного протока и усиленным сокращением жёлчного пузыря. Боль локализуется в глубине, более центрально, не сопровождается напряжением мышц брюшной стенки, не усиливается при поверхностной или глубокой пальпации.
Боль от раздражения брюшины локализована поверхностно, усиливается при прикосновении к коже, сопровождается гиперестезией и напряжением мышц брюшной стенки. Дно жёлчного пузыря соприкасается с диафрагмальной брюшиной, которая иннервируется диафрагмальным и шестью нижними межрёберными нервами. Раздражение передних ветвей межрёберных нервов вызывает боль в правом верхнем квадранте живота, раздражение задней кожной ветви – характерную боль под правой лопаткой.
Спинномозговые нервы иннервируют небольшой участок брыжейки и желудочно-печёночной связки вокруг крупных жёлчных протоков. Раздражение этих нервов воспринимается как боль в спине и правом верхнем квадранте живота, чем и объясняются боли при камнях общего жёлчного протока и холангите.
Пищеварительная система. Для острого холецистита характерны метеоризм и тошнота; присоединение рвоты заставляет думать о сопутствующем холедохолитиазе.
Лихорадка – чаще субфебрильная, реже достигает фебрильных значений (при деструктивных формах холецистита или в связи с осложнениями). Гектическая температурная кривая, сопровождающаяся выраженной потливостью, сильным ознобом, часто указывает на гнойное воспаление (эмпиему жёлчного пузыря, абсцесс). У ослабленных больных и лиц пожилого возраста температура тела даже при гнойном холецистите может оставаться субфебрильной, а иногда даже нормальной вследствие пониженной реактивности.
Другие симптомы – отрыжка горечью или постоянный горький привкус во рту; возможны чувство распирания в верхней половине живота, вздутие кишечника, нарушение стула, тошнота, рвота жёлчью.
Желтуха не характерна, однако возможна при затруднении оттока жёлчи из-за скопления слизи, эпителия, обтурации общего жёлчного протока конкрементами или при развившемся холангите.
При сборе анамнеза необходимо особенно внимательно расспросить больного по следующим пунктам:
- характер, продолжительность, локализация и иррадиация боли;
- сопутствующие симптомы, например лихорадка, озноб, тошнота, рвота;
- наличие в анамнезе эпизодов жёлчной колики; возраст больного (поскольку в пожилом и старческом возрасте чаще возникают осложнения);
- наличие сахарного диабета (при этом заболевании чаще развивается гангренозный холецистит).
При физикальном обследовании необходимо проводить:
- оценку общего состояния;
- осмотр кожи и видимых слизистых оболочек (особенно внимательно нужно осматривать склеры, конъюнктиву и уздечку языка) и кожных покровов для своевременного выявления желтухи;
- определение напряжения мышц передней брюшной стенки, особенно в правой подрёберной и эпигастральной областях;
- пальпацию правой подрёберной области с целью выявления увеличенного жёлчного пузыря с одновременной проверкой симптомов воспаления жёлчного пузыря (чувствительность положительного симптома Мёрфи при остром холецистите составляет 92%, специфичность – 48%);
- измерение температуры тела.
У больных с острым холециститом можно обнаружить следующие признаки.
Симптомы воспаления жёлчного пузыря, к которым относят следующие:
- симптом Мёрфи – резкая боль при давлении на область правого подреберья на высоте вдоха (в другой интерпретации: непроизвольная задержка дыхания на вдохе из-за резкой болезненности при давлении на область правого подреберья);
- симптом Кера – боль при пальпации правого подреберья;
- симптом Ортнера – болезненность при поколачивании по правой рёберной дуге;
- симптом де Мюсси-Георгиевского (френикус-симптом) – болезненность при надавливании пальцем между ножками правой грудинно-ключично-сосцевидной мышцы.
- cимптом Щёткина-Блюмберга становится положительным при вовлечении в воспалительный процесс брюшины (перитонит).
Острый холецистит при отсутствии желчнокаменной болезни (бескаменный холецистит) характеризуется более частым развитием осложнений и более высокой летальностью.
Острый холецистит следует предполагать у больных, находящихся в критическом состоянии.
Необходимо помнить, что в этом случае клиническая картина может быть стёртой: болевой синдром часто отсутствует.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Источник
Обзор
Острый холецистит — это воспаление желчного пузыря. Это потенциально тяжелое состояние, которое часто требует госпитализации в больницу.
Наиболее распространенным симптомом острого холецистита является острая, внезапная боль в правой верхней части живота, которая может усиливаться при глубоком дыхании или при прикосновении к животу, а также отдавать в правое плечо. В отличие от боли в животе при других состояниях, боль при остром холецистите обычно не проходит в течение нескольких часов.
Вы должны как можно скорее обратиться к врачу, если почувствовали боль описанного характера и продолжительности, особенно если она сопровождается желтухой и повышением температуры тела. Если чувствуете себя очень плохо, вызовите скорую помощь, позвонив с мобильного 911 или 112, со стационарного телефона 03.
Желчный пузырь
Желчный пузырь представляет собой небольшой грушеобразный орган, расположенный под печенью. Основная задача желчного пузыря — накапливать желчь.
Желчь — это жидкость, вырабатываемая печенью, которая помогает переваривать жиры. По канальцам, которые называются протоками, она течёт из печени в желчный пузырь и там хранится. Постепенно желчь становится более концентрированной, что повышает эффективность переваривания жиров. Желчный пузырь выпускает желчь в пищеварительную систему, когда туда поступает пища.
Желчный пузырь — важный орган, но не жизненно необходимый. Его удаление не опасно для жизни и после этого человек сохраняет способность к пищеварению.
Острый холецистит лечат антибиотиками. Потом часто требуется удаление желчного пузыря. Такая операция называется холецистэктомией. Необходимость в срочной операции возникает обычно только при тяжёлых осложнениях.
Острый холецистит — редкое осложнение желчнокаменной болезни. По статистике, камни в желчном пузыре обнаруживают у каждого десятого взрослого человека, а после 70 лет — у каждого третьего. Однако в большинстве случаев само наличие желчных камней не вызывает никаких симптомов.
Примерно 1 — 4% людей, у которых есть желчные камни, изредка испытывают эпизодические боли, так называемую желчную колику. Приблизительно у каждого пятого развивается острый холецистит, если желчный пузырь не был удален.
Симптомы острого холецистита
Проявления острого холецистита обычно начинаются с неожиданной резкой боли в верхней части живота, которая может распространяться в область правого плеча.
Вы можете ощутить подобную боль и при желчной колике, однако она обычно проходит в течение нескольких часов. Боль при остром холецистите длительная. Обычно болезненная часть живота становится напряженной, а глубокое дыхание усиливает боль.
Примерно в каждом четвёртом случае острого холецистита желчный пузырь распухает настолько, что вы сможете ощутить выпуклость на животе. Это происходит приблизительно через сутки после начала болей.
Другие симптомы острого холецистита включают:
- повышенную температуру тела (жар), обычно умеренную и не превышающую 38°C ;
- тошноту;
- рвоту;
- потерю аппетита;
- пожелтение кожи и белков глаз (желтуху).
Если острый холецистит не лечить, возрастает риск развития осложнений.
Причины острого холецистита
 Риск заболеть холециститом повышают некоторые факторы:
Риск заболеть холециститом повышают некоторые факторы:
- избыточный вес (ожирение);
- женский пол, так как шансы заболевания острым холециститом в три раза выше у женщин, чем у мужчин (хотя симптомы в общем проявляются у мужчин в более тяжёлой форме);
- средний возраст, так как чаще всего острый холецистит возникает в возрасте от 40 до 60 лет.
В зависимости от причин возникновения острого холецистита его можно отнести к одному из двух основных типов — калькулёзный холецистит и некалькулезный холецистит. Далее подробнее описываются оба типа.
Калькулёзный холецистит
Калькулёзный холецистит — самый распространённый и обычно менее тяжёлый тип острого холецистита. Он встречается примерно в 95% случаев заболевания.
При калькулёзном холецистите главное выходное отверстие желчного пузыря, называемое желчным протоком, блокируется желчным камнем или билиарным сладжем — это густая взвесь желчи и мелких кристалликов холестерина.
Закупорка желчного протока приводит к накоплению желчи в желчном пузыре, из-за которого давление в нём повышается, что становится причиной воспаления желчного пузыря. Примерно в 1 случае из пяти в развитии воспаления участвуют бактерии. Это может привести к более тяжёлым осложнениям острого холецистита, таким как гангренозный холецистит (отмирание ткани внутри желчного пузыря).
Некалькулезный холецистит
Бескаменный холецистит обычно является более тяжёлым случаем острого холецистита. Нередко он приводит к необходимости помещения больного в реанимационное отделение для лечения.
Бескаменный холецистит возникает обычно как осложнение тяжёлого заболевания, инфекции или травмы, затрагивающей желчный пузырь. Возможные причины бескаменного холецистита включают:
- случайное повреждение желчного пузыря при полостной операции;
- тяжёлую травму или ожог;
- заражение крови (сепсис);
- серьёзное недоедание;
- ВИЧ (вирус иммунодефицита человека) или СПИД (синдром приобретённого иммунодефицита).
Диагностика острого холецистита
Чтобы диагностировать острый холецистит, врач проведёт осмотр вашего живота. Если возникнет подозрение на острый холецистит, вас положат в больницу для дальнейшего обследования.

Ваш врач, скорее всего, проведёт простую проверку на так называемый симптом Мерфи: плотно приложив руку к вашей грудной клетке, он попросит вас глубоко вдохнуть. При вдохе желчный пузырь опускается. Если у вас холецистит, вы вздрогнете от резкой боли при соприкосновении желчного пузыря с рукой врача.
Кроме того, ваш врач отправит вас на анализ крови, чтобы узнать, не повышено ли у вас содержание лейкоцитов в крови по сравнению с нормой. Повышенное содержание лейкоцитов обычно указывает на наличие воспалительного процесса в организме.
Если обе описанные проверки указывают на заболевание, вас, вероятно, направят на УЗИ. Это исследование, при котором звуковые волны высокой частоты используются для получения изображения ваших внутренних органов.
Дополнительные исследования могут потребоваться только в том случае, когда на основании УЗИ нельзя сделать окончательный вывод или когда существует подозрение, что возникли осложнения (например, разрыв желчного пузыря).
Дополнительные исследования, которые могут потребоваться, включают:
- рентген брюшной полости (абдоминальную рентгенографию) или компьютерную томографию, которые используют рентгеновские лучи и компьютер для получения детального изображения того, что происходит внутри вашего тела;
- магнитно-резонансную томографию, при которой изображение органов внутри тела получается посредством сильных магнитных полей и радиоволн;
- магнитно-резонансную холангиопанкреатографию (МРХПГ), которая проводится при подозрении, что желчный камень вышел из желчного пузыря и закупорил желчный проток.
Лечение острого холецистита
Если врач предполагает, что у вас острый холецистит, вас скорее всего положат для лечения в больницу. Сначала вам в вену введут антибиотики. Используются антибиотики широкого спектра действия, которые могут убивать большой спектр различных бактерий. Как только ваше состояние стабилизируется, вас могут выписать из больницы домой и назначить дату возвращения для проведения операции (см. ниже).
Однако если болезнь протекает особенно тяжело или присутствует высокий риск осложнений, операция вам может быть назначена через несколько дней после лечения антибиотиками. Наиболее распространённый тип операции при остром холецистите — холецистэктомия (удаление желчного пузыря).
Хирургическое лечение острого холецистита
Холецистэктомия — это удаление желчного пузыря хирургическим путём. Существуют два типа холецистэктомии:
- лапароскопическая холецистэктомия;
- полостная холецистэктомия.
Оба типа операции описаны ниже.
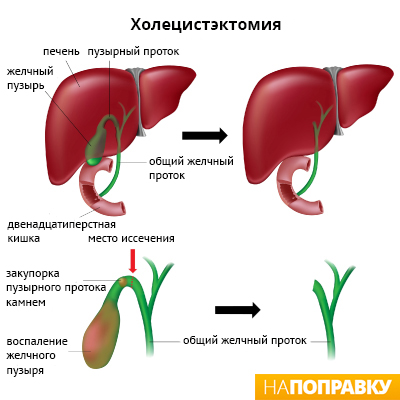
Лапароскопическая холецистэктомия — это современный метод операции, при котором вместо больших разрезов делаются только небольшие отверстия. Лапароскопическая холецистэктомия проводится под общей анестезией — это значит, что во время операции вы будете спать и не почувствуете никакой боли.
При лапароскопической холецистэктомии хирург делает четыре небольших разреза — каждый не длиннее 1 см в стенке живота. Один разрез делается рядом с пупком, а три других — в верхней части живота.
Затем через эти отверстия живот наполняется углекислым газом. Это делается для того, чтобы хирург мог лучше видеть внутренние органы и чтобы у него было больше места для работы.
В один из разрезов хирург вставляет инструмент, называемый лапароскоп. Лапароскоп — это тонкая жёсткая трубка, у которой на одном конце закреплены источник света и камера. Камера передаёт изображение брюшной полости на телевизионный экран.
Затем хирург вводит другие инструменты через остальные разрезы, чтобы удалить желчный пузырь и желчные камни, если они есть. После удаления желчного пузыря разрезы зашивают.
Так как при таком способе делаются только маленькие разрезы в стенке живота, после операции вы не будете испытывать сильных болей и быстро восстановитесь. Большинство пациентов возвращаются домой или сразу в день операции, или на следующий день.
Полостная холецистэктомия. В большинстве случаев лапароскопическая холецистэктомия лучше, чем полостная. Однако существует ситуации, в которых ее проведение не рекомендуется:
- беременным женщинам в третьем триместре;
- некоторым людям с циррозом печени (рубцевание печени).
В таком случае рекомендуется проведение полостной холецистэктомии. Полостная холецистэктомия может также проводиться, если плановая лапароскопическая холекцистэктомия не была успешна.
Как и лапароскопическая, полостная холецистэктомия проводится под общим наркозом, так что вы не будете чувствовать боль во время этой процедуры. Хирург сделает большой разрез на животе, чтобы удалить желчный пузырь.
Полостная холецистэктомия — эффективный способ лечения острого холецистита, однако восстановительный период после неё длиннее, чем после лапароскопической. Большинство пациентов после полостной холецистэктомии восстанавливаются примерно шесть недель.
Перкутанная холецистэктомия. Если у вас болезнь проявляется очень тяжело или общее состояние вашего здоровья неудовлетворительно, врачи могут решить, что немедленное проведение операции слишком рискованно.
В таком случае в качестве временных мер может проводиться перкутанная холецистэктомия. Она может проводиться под местной анестезией, которая лишает чувствительности живот пациента. Это означает, что во время операции вы будете бодрствовать.
При помощи УЗИ хирург сможет ввести иглу в ваш желчный пузырь. Затем по этой игле будет осуществляться отвод желчи из желчного пузыря, что приведёт к ослаблению воспаления (распухания). Когда острые симптомы пройдут, желчный пузырь можно будет удалить хирургическим путём.
Жизнь без желчного пузыря
Без желчного пузыря можно вести совершенно нормальный образ жизни. Это полезный орган, но не жизненно необходимый. Ваша печень по-прежнему будет производить желчь для переваривания пищи. Правда, у некоторых людей после удаления желчного пузыря наблюдается вздутие живота и понос после поглощения жирной или острой пищи. Если какая-то пища вызывает у вас такие симптомы, то возможно, вам стоит избегать её в будущем.
Прочитайте подробнее о постхолецистэктомическом синдроме.
Осложнения острого холецистита
Гангренозный холецистит возникает тогда, когда сильное воспаление и отек тканей перекрывает доступ крови к желчному пузырю. Без постоянного притока крови ткань желчного пузыря начинает отмирать. Это может представлять серьёзную опасность, так как мёртвая ткань беззащитна перед серьёзной инфекцией, которая может быстро распространиться по всему телу.
В число известных факторов риска гангренозного холецистита входят:
- мужской пол;
- возраст более 45 лет;
- наличие диабета в истории болезни;
- заболевания сердца в истории болезни.
Неясно, почему эти факторы делают человека более подверженным гангренозному холециститу. За исключением учащенного сердцебиения (более 90 ударов в минуту), гангренозный холецистит обычно не проявляется заметными симптомами и чаще всего диагностируется на основании анализов.
Есть серьёзные основания подозревать наличие гангренозного холецистита, если:
- ваш пульс больше 90 ударов в минуту;
- у вас сильно повышено содержание лейкоцитов в крови;
- УЗИ показывает, что стенки желчного пузыря толще, чем 4,5 мм.
Если возникло подозрение на гангренозный холецистит, чаще всего производится холецистэктомия для скорейшего удаления желчного пузыря. Гангренозный холецистит развивается приблизительно в 30% случаев.
Разрыв (перфорация) желчного пузыря. В случае сильного воспаления стенка желчного пузыря может прорваться, и заражённая желчь выльется наружу. Это может привести к заражению брюшины, которое называется перитонитом.
Симптомы перитонита включают:
- внезапную очень сильную боль в животе;
- рвоту;
- озноб;
- повышенную температуру — 38ºC и выше;
- учащенное сердцебиение (тахикардию);
- жажду;
- отсутствие мочеиспускания или мочеиспускание менее обильное, чем в норме.
Перитонит лечится сочетанием инъекций антибиотиков и хирургического вмешательства. Прочитайте подробнее о перитоните.
Профилактика острого холецистита
Самый действенный способ предотвращения острого холецистита — снижение риска образования желчных камней. Для этого необходимо внести изменения в питание и снизить вес, если он избыточен.

Рекомендуется избегать употребления жирной пищи, содержащей много холестерина. Например:
- колбасные изделия и жирное мясо;
- масло и сало;
- мясные пироги;
- печенье и кондитерские изделия.
Рекомендуется питание с низким содержанием жиров и высоким содержанием клетчатки, которое предполагает употребление цельнозерновых продуктов и как минимум пяти порций свежих фруктов и овощей ежедневно.
Имеются также данные, указывающие на то, что регулярное потребление орехов (например, арахиса и кешью) помогает снизить риск возникновения желчных камней.
Избыточный вес или ожирение увеличивает содержание холестерина в желчи, что, в свою очередь, повышает риск возникновения желчных камней. Вы можете контролировать свой вес, придерживаясь здорового питание и регулярно занимаясь спортом.
Однако следует избегать жестких диет, приводящих к быстрой потере веса. Некоторые данные свидетельствуют о том, что такие диеты могут нарушить химический состав желчи и повысить риск образования желчных камней. Снижать вес рекомендуется постепенно.
К какому врачу обратиться при остром холецистите?
С помощь сервиса НаПоправку вы можете найти хорошего хирурга, который занимается диагностикой и лечением острого холецистита. Если вам требуется лечь в больницу, вы можете выбрать клинику абдоминальной хирургии у нас на сайте, ознакомившись с отзывами о ней.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Источник