Глотка гортань и пищевод
80% заболеваний горла сопровождаются болевыми ощущениями. Боль – защитная реакция нервной системы, сигнализирующая о функциональном нарушении органа, слизистой оболочки и мягких тканей. Она бывает режущей, колющей, пульсирующей, саднящей, ноющей, давящей, острой, тупой, смешанной; постоянной и усиливающейся в определённое время или под воздействием внешних факторов (холод, глотание).
Причинами болевых ощущений являются бактерии, вирусы, грибковые микроорганизмы, аллергены, чрезмерные нагрузки на голосовой аппарат, травмы, злоупотребление алкоголем и курением.
Заболевания, которые протекают с болью в горле
Многие задаются вопросом: «Как лечить болезни горла?». Самостоятельное лечение чревато рядом осложнений. Только специалист сможет собрать анамнез и составить курс лечения, который устранит первопричину.
Чтобы избежать осложнений и не откладывать визит к ЛОРу, нужно знать симптомы самых распространённых болезней:
- ОРВИ – комплексное заболевание, которое может быть спровоцировано одним из 200 возбудителей. Основной – вирус гриппа, особенно активный в период октябрь-апрель. Пути заражения: воздушно-капельный, через продукты питания и контакты. Болезнь сопровождается саднящей болью в горле, ломотой суставов, лёгкими мышечными спазмами, головокружением от температуры.
- Острый фарингит и обострение хроники – воспаление слизистой оболочки и лимфатической ткани глотки. Как правило, острая форма заболевания протекает совместно с ОРВИ.
Провоцирующие факторы:
- вдыхание холодного воздуха, проглатывание холодных продуктов питания (неинфекционная природа – разрыв капилляров);
- раздражение слизистой алкоголем, табачным дымом, фенолами, смолами;
- воспалительные заболевания ротовой полости.
Симптомы: сухость и першение в горле, тупая боль усиливается при глотании, температура тела не превышает 37,5, заметно покраснение задней стенки глотки.
Лечение болезней горла проводится антисептическими, нестероидными противовоспалительными препаратами (НВП). Поскольку фарингит вирусное заболевание, приём антибиотиков может повлечь дисбактериоз кишечника 2-4 степени, фарингомикоз, снижение иммунитета. Курс лечения назначается после проведения диагностики. Если не лечить, заболевание может перейти в хроническую форму с возможными осложнениями, самое опасное из которых ревматоидное поражение сосудов и сердца.
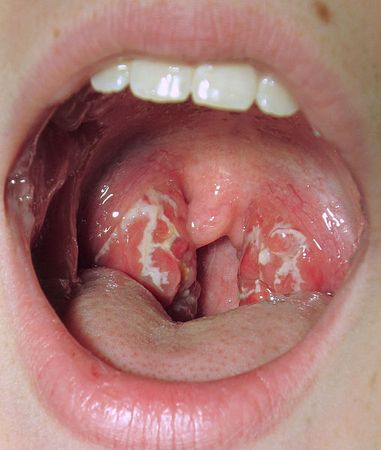
- Ангина (острый тонзиллит). Очаг инфекции распространяется с миндалин на слизистую. Поскольку возбудителями болезни, как правило, являются кокковые бактерии, основа комплексной терапии – антибиотики широкого спектра действия. Если возбудители микобактерии или грибковые микроорганизмы, ЛОР комбинирует противомикробные и антигрибковые препараты.
Первичные симптомы ангины:
- слабость;
- острая боль при глотании, а в состоянии покоя ноющая;
- температура выше 38,5 вечером, до 38 утром.
Тошнота, потеря аппетита, головные боли – производные симптомы, вызванные высокой температурой. Взрослые переносят ангину легче благодаря сформировавшейся иммунной системе.
Средняя длительность лечения – 2 недели. При медикаментозной терапии взрослые чувствуют себя лучше через 2-3 суток, при гнойной ангине в острой форме улучшение наступает через несколько часов. Если не начать лечить вовремя или преждевременно прекратить курс, возможны следующие осложнения:
- паратонзиллит – воспаление паратонзиллярной клетчатки;
- паратонзиллярный абсцесс – нагноение в паратонзиллярной области в сочетании с воспалением;
- ревматоидные поражения сердца;
- абсцесс при прорыве гнойника внутрь;
- инфекционные болезни почек.
Если нагноение затронуло нервное окончание, возможна частичная или полная потеря чувствительности на участке нагноения. При попадании гноя в лимфу – заболевания ЦНС.
- Боль в горле при аллергической реакции и воздействии раздражающих веществ.
Аллерген растительного и животного происхождения часто вызывает жжение, першение, в большинстве случаев боль в горле сочетается с ринитом, слезоточивостью. При аллергии на медпрепараты ощущается давление в области гортани, при глотании лёгкая тошнота, сопровождается расстройствами ЖКТ. При химических поражениях горла ощущается жжение, першение, тянущая и пульсирующая боль. Температура повышается вследствие интоксикации. При реакции на аллерген возможно проявление и других симптомов – покраснения и отёков кожных покровов, слизистых.
Самый опасный аллерген для взрослых и детей – яд перепончатокрылых насекомых. Укус осы, пчелы или шмеля из сильного жжения переходит в интенсивную давящую боль. Это ощущение свидетельствует о вспухании гортани. Необходимо срочно обратиться к терапевту, аллергологу или ЛОРу.
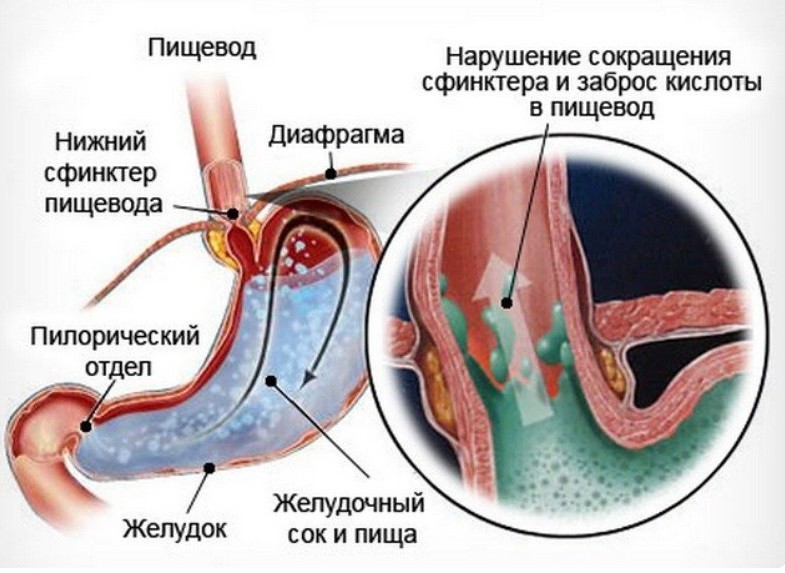
- Желудочно-пищеводный рефлюкс.
Болевые ощущения провоцирует гастро-энтестинально-рефлюксная болезнь, при которой происходит попадание желудочного сока, желчи в глотку и гортань. На начальной стадии – горечь, жжение. При отсутствии лечения возникают осложнения:
- обострение тонзиллита, фарингита;
- острый катаральный ларингит;
- эрозия;
- рак горла.
Часто сопровождается кровотечениями из-за истончения слизистой. Попадание кишечной микрофлоры приводит к дисбактериозу глотки, который сопровождается воспалениями: при низком иммунитете или эрозиях нагноением, при высоком – тошной, периодической рвотой, затруднением дыхания.
- Другие факторы боли в горле.
Пересушивание носоглотки происходит из-за вдыхания сухого воздуха, особенно в осенне-зимний период при работе отопительных приборов. Похожее ощущение лёгкого першения возникает и при длительном дыхании через рот. ЛОР может порекомендовать использование увлажнителей воздуха или препарат для восстановления слизистой, предназначенный специально для взрослых или детей.
Перенапряжение голосового аппарата также является причиной неприятных ощущений в области гортани. Для нормализации состояния необходимо обеспечить себе покой, а при отсутствии улучшений обратиться к врачу.
При травмировании горла острота болезненных ощущений зависит от особенностей повреждения и близости нервных рецепторов к раздражителю:
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
- удары – тянущая, пульсирующая боль усиливается при движении нижней челюсти;
- порезы – незначительное жжение, если есть пульсация, то присутствует воспаление;
- длительный кашель – смешанная, в зависимости от состояния слизистой и глубины повреждения тканей;
инородное тело – возникает неестественное ощущение сдавленности и удушья.
Как лечить боль в горле?
Лечение ЛОР-заболевания горла независимо от этиологии не стоит начинать без обследования. Зачастую симптомы различных заболеваний схожи. В большинстве случаев общую картину ЛОР может составить, уточнив симптомы и по результатам общего анализа крови.
Лечение включает:
- полоскание полости рта;
- обработку поражённого участка – аэрозоли, бальзамы, гели, мази для восстановления слизистой;
- при надобности – антибиотики;
- жаропонижающие;
- антигистамины;
- иммуномодуляторы;
- НВП;
- обезболивающие;
- витамины;
- гомеопатические средства.
Если боль спровоцирована возбудителем бактериальной природы, ЛОР назначает антибиотики. Курс лечения составляется с учётом чувствительности микроорганизмов данного вида, наличия противопоказаний и возраста пациента. Большинство антибактериальных медпрепаратов показаны взрослым. Для детей – суспензии с низкой концентрацией активного вещества. Максимальная эффективность определяется по результатам бактериального посева. Максимальная эффективность для кокковых бактерий у макролидов, реже назначают пенициллины. Аминогликозиды, несмотря на высокую эффективность, высокотоксичны. Максимальная длительность лечения – 7 дней. Макролиды назначают со сменной дозировкой в сторону её уменьшения.
Жаропонижающие эффективны при бактериальных инфекциях. При ОРВИ повышенная температура справится с возбудителем. ЛОР даёт рекомендации о целесообразности приёма жаропонижающих исходя из вида возбудителя, состояния иммунитета пациента. Чаще назначают «Нурофен»: сочетание эффективности и безопасности для взрослых и детей.
Нестероидные противовоспалительные направлены на симптоматическое лечение и эффективно снимают воспаление. Побочные действия: нагрузка на печень, почки, задержка жидкости в организме. Взрослым ЛОР назначает ЛС в таблетках, капсулах. 90% таких препаратов предназначены только для взрослых, детям рекомендуются суспензии.
Антигистамины устраняют симптомы аллергии. Препараты 3 поколения нетоксичны, обладают эффектом пролонгированного действия. Но при бурных протеканиях аллергических реакций эффективнее антигистамины 2 поколения из-за их быстродействия. Лечиться антигистаминами необходимо до устранения симптомов аллергии. Препараты не устраняют пагубное воздействие аллергена в дальнейшем.
Самостоятельный приём иммуномодуляторов чреват аутоиммунными проявлениями. Препараты данного класса может назначить только врач, основываясь на результатах диагностики. Самый безопасный препарат «Имудон». Суточная дозировка для взрослых – 4 таблетки. Курс лечения – 10 дней. Витамин C природный иммуномодулятор, но в больших количествах разрушает слизистую из-за повышения кислотности. ЛОР назначает его в комплексе с витаминами A, E для поддержания баланса обменных процессов.
Обезболивающие часто вызывают аллергию, токсичны, создают нагрузку на сердечно-сосудистую систему: для взрослых подойдет «Кетанол» и его производные, для детей – «Нурофен». Привычный «Анальгин» менее эффективен, высокие дозировки приводят к разрушению зубной эмали.
Для ополаскивания горла рекомендуется использовать 0,01% раствор «Мирамистина», 1% «Диоксидина» и «Октенисепта» (1:5). По назначению ЛОРа можно применять 3% раствор перекиси водорода. В качестве народных средств для полоскания и ингаляций рекомендуются настои из шалфея, ромашки, мяты и других трав. Спиртосодержащие растворы для ополаскивания, обработки – только по назначению ЛОРа.
Лечение гомеопатическими средствами назначают только при вялотекущей симптоматики болезни или при наличии противопоказаний к медпрепаратам. Самые распространённые средства: «Тонзилгон», «Тонзилотрен».
Перед первым приёмом любого медпрепарата и народного средства нужно провести аллергопробу. Как правило, принимается ¼ от разовой дозы. Аллергическая реакция должна проявиться в течение 30 минут.
При боли в горле нужно исключить из рациона:
- острые блюда;
- твёрдое и жесткое;
- кислое и слишком солёное;
- слишком горячее и слишком холодное;
- при высокой температуре важно избегать жирного – тошнота станет следствием повышения и так высокой кислотности.
В период выздоровления рекомендуется добавить в рацион малиновый чай, свекольные салаты, отварную рыбу, мясные бульоны, натуральные соки и фрукты. Воздержаться от алкоголя.
Физиотерапевтическое лечение
Физиотерапевтические процедуры повышают эффективность действия препаратов.
Рекомендуются:
- фонофорез миндалин и очага боли – ускорение абсорбции, пролонгация действия лекарства;
- ультрафиолетовое облучение слизистой уничтожает большинство штаммов вредоносной микрофлоры;
- гидроакустическое воздействие – ликвидация застойных явлений, устранение симптомов воспаления из-за ускорения притока лейкоцитов;
- лазерная терапия – быстрое снятие воспаления, антисептическое и обезболивающее действие;
- магнитотерапия – улучшение кровообращения, регенерация тканей.
Лечить горло физиопроцедурами не рекомендуется при обострениях, нагноениях. Возможны реактивные воспалительные процессы или сепсис крови из-за внутреннего прорыва гнойника.
Заключение
Перед началом лечения боли в горле нужно знать первопричину её возникновения – заболевания, последствия натруженности или механических повреждений, повышение кислотности, аллергические реакции. Болевые ощущения в горле могут быть симптомами иных заболеваний, не связанных с носоглоткой.
Без диагностики невозможно назначить эффективную терапию. Симптоматика многих ЛОР-заболеваний разной этиологии схожа. Для лечения боли в горле необходима комплексная терапия, которая включает прием препаратов по рекомендации врача. Самостоятельный выбор лекарственных средств может усугубить проблему.
Источник
Здравствуйте доктор, прошу Вашей помощи.
В данный момент меня беспокоит проблема постоянного скапливания слизи в носоглотке.
Ощущение что слизь стекает откуда-то сверху. Цвет слизи бело-прозрачный иногда бывает желтый, особенно с утра, слизь не проглатывается.
Если эту слизь долго не вымывать( я промываю нос “Долфином) появляется неприятный запах изо рта.
Стоит промыть нос и запах исчезает. Сама слизь меня никак не беспокоит особенно, т.к. она мне не мешает, насморка нет, горло не болит, кашля тоже нет.
Аллергии нет, с желудком все в порядке.
Но вот запах, очень напрягает.
Кстати сама слизь никак не пахнет.
Запах появляется как я понимаю от бактерий, которые расщепляют эту слизь.
В прошлом году я прооперировался, сделали септопластику, заднюю нижнию конхотомию, вазотомию нижних носовых раковин.
Показание к операции были жалобы на хронический насморк, слизь в носоглотке тоже была, но раньше я на слизь не обращал особого внимания, так как не думал что она может давать запах.
Нос стал дышать намного лучше можно сказать идеально, но затекание слизи не исчезло, вернее ее стало меньше, так же изменился сам характер слизи, до этого она была желто-зеленая, теперь просто белая или бело-желтая или просто прозрачная.
Недавно ходил к лору, которая оперировала, говорит перегородка идеальная, смотрела эндоскопом, нашла место где вероятно скапливается слизь, так называемая киста Торнвальда, но у меня не киста, а какая-то складка, в которой по всей видимости образовыватся эта слизь.
Оперировать не решается, говорит что не уверена что это поможет.
На КТ пазухи чистые. Назначала кортикостероиды на 4 месяца, от них эффект был минимальный, и то в первые две недели применения. Потом назначила пропить две недели муколитики и капать в нос Назол Адванс. Но это тоже не помогло.
Другой ЛОР смотрел, сказал что имеются что-то вроде рубцов, как после удаленных аденоидов, сказал что затекание может быть из-за этих рубцов.
Но самое интересное что мне не удаляли аденоиды в детстве.
Назначил пить циннабсин 3 месяца.
Когда я ему сказал, что принимал этот препарат раньше в течении месяца без результатно.
Он сказал чтобы я промывал нос почаще и больше он ничем помочь не может.
Но это не выход, промывать каждый час нос на работе я просто не в состоянии.
Подскажите можите ли Вы мне помочь в этой ситуации, какие способы решения проблемы могут быть.
Может быть стоит воздействовать как-нибудь на то место где выделяется слизь?
Есть же разные методы например криотерапия, прижигание, лазер, ультразвук и т.д.
Доктор очень прошу Вашего совета.
Зравствуйте Николай.
Всё что я сейчас могу сказать – Вам надо сделать свежее КТ – околоносовых пазух, взять старые Кт и рентгеновские снимки пазух носа если они у Вас есть и придти на приём.
Вероятно слизь скапливается в носоглотке где раньше были аденоиды, может быть в пазухах носа, может быть на нижних носовых раковинах (хотя они уже прооперированы).
Звоните. Постараюсь Вам помочь.
По крайней мере, у нас есть всё необходимое для полноценной диагностики.
Источник
Гортань(larynx) — отдел
дыхательной системы, является также
органом голосообразования. Занимает
среднее положение в передней области
шеи, где щитовидный хрящ образует выступ
гортани (кадык, или адамово яблоко). У
взрослых Г. располагается на уровне
IV—VI шейных позвонков, у детей — выше
на один позвонок, в старческом возрасте —
ниже. Вверху Г. соединена с подъязычной
костью щитоподъязычной мембраной,
внизу — связкой с трахеей. Спереди
Г. прикрыта шейной фасцией и подподъязычными
мышцами: грудино-подъязычными,
грудинощитовидными, щито-подъязычными,
лопаточно-подъязычными, которые фиксируют
Г. в определенном положении. Спереди и
с боков Г. охватывают доли щитовидной
железы. Нижний отдел гортани (подголосовая
полость) находится между голосовой
щелью и трахеей.
Кровоснабжение Г. обеспечивают верхние
и нижние гортанные артерии (ветки верхней
и нижней щитовидных артерий). Верхняя
щитовидная артерия — ветвь наружной
сонной артерии, нижняя ветвь щитошейного
ствола подключичной артерии. Основной
отток крови идет через верхнюю щитовидную
во внутреннюю яремную вену. Лимфоотток
в основном осуществляется в глубокие
шейные и претрахеальные лимфатические
узлы. Иннервируют Г. ветви симпатических
стволов и блуждающих нервов — верхний
гортанный и нижний гортанный (от
возвратного гортанного) нервы.
Трахеявзрослого человека начинается
на уровне нижнего края VI шейного позвонка
и доходит до IV—V грудного позвонка,
составляя в длину 11—13см. Верхний
ее конец соединяется с перстневидным
хрящом гортани перстнетрахеальной
связкой, внизу Т. делится на правый и
левый главные бронхи; место деления
носит название бифуркации трахеи. В
просвете Т. на месте ее разделения на
главные бронхи имеется выступ — киль
трахеи (carina tracheae).
Кровоснабжение Т. осуществляется
трахеальными ветвями нижней щитовидной
артерии, ветвями внутренней грудной
артерии и грудной части аорты. Венозная
кровь оттекает по трахеальным венам в
нижнюю щитовидную и внутренние грудные
вены. Лимфоотток происходит в ближайшие
лимфатические узлы: околотрахеальные,
расположенные вдоль Т.; верхние
трахеобронхиальные, находящиеся
латеральнее Т. у места деления ее на
главные бронхи; нижние трахеобронхиальные
узлы, лежащие под бифуркацией Т. между
главными бронхами. Иннервируют Т. ветви
блуждающего нерва, возвратного гортанного
нерва и симпатического ствола.
Глотка: верхняя — носовая часть,
или носоглотка (эпифаринкс); средняя —
ротовая часть, или ротоглотка (мезофаринкс);
нижняя — гортанная часть, или
гортаноглотка (пшофаринкс). Впереди
носоглотка сообщается посредством хоан
с полостью носа. Верхняя стенка, или
свод Г., граничит с клиновидной и частью
затылочной кости, задняя стенка — с
I и II шейными позвонками. На боковых
стенках носоглотки находятся глоточные
отверстия слуховых труб, соединяющие
носоглотку с правой и левой барабанной
полостью. На задневерхней и боковой
стенках носоглотки имеются скопления
лимфоидной ткани, которые образуют
глоточную и трубные миндалины.
Гортаноглотка начинается на уровне
верхнего края надгортанника и, суживаясь
книзу в виде воронки, доходит до уровня
VI—VII шейного позвонка, переходя в
начальную часть пищевода. На передней
стенке нижней части Г., образованной
корнем языка, расположена язычная
миндалина. Лимфоидная ткань Г. вместе
с миндалинами образует лимфоэпителиальное
(лимфаденоидое) глоточное кольцо (кольцо
Пирогова — Вальдейера).
Кровоснабжение большей части Г.
осуществляется восходящей глоточной
артерией, которая отходит от наружной
сонной артерии. Верхнюю часть Г. снабжают
также ветви лицевой и верхнечелюстной
артерий, а нижнюю — ветви верхнещитовидной
артерии. Глоточные вены отводят кровь
от венозного сплетения, располагающегося
преимущественно на наружной поверхности
задней и боковых стенок Г., сплетение
многочисленными анастомозами соединяется
с подслизистым венозным сплетением
глотки, с венами неба, глубоких мышц шеи
и позвоночным сплетением. Отводящие
лимфатические сосуды Г. и небных миндалин
направляются к близлежащим заглоточным
лимфатическим узлам, к латеральным
шейным глубоким лимфатическим узлам.
Иннервация глотки осуществляется
ветвями языкоглоточного и блуждающего
нервов, а также гортаноглоточными
ветвями от верхнего шейного узла
симпатического ствола.
Пищевод(esophagus) — отдел
пищеварительного тракта, соединяющий
глотку с желудком. Длина П. взрослого
человека равна 23—30см. Шейная
часть длиной 5—6см начинается
на уровне VII шейного позвонка позади
перстневидного хряща гортани, располагается
между трахеей и позвоночником; справа
и слева от нее находятся доли щитовидной
железы. Грудная часть длиной 17—19см
проходит по заднему средостению
сначала между трахеей и позвоночником,
затем между сердцем и грудной частью
аорты. Брюшная часть, расположенная
между диафрагмой и кардиальной частью
желудка (на уровне XI—XII грудных позвонков),
имеет длину 2—4см. В пищеводе
имеются три сужения. Верхнее сужение
(наиболее выраженное) соответствует
области перехода глотки в пищевод,
среднее находится в зоне прилегания П.
к задней поверхности левого бронха,
нижнее — в месте прохождения П. через
диафрагму. По ходу П. на близком расстоянии
от него помимо трахеи, сердца и аорты
располагаются бронхи, общая сонная
артерия, грудной проток, симпатический
пограничный ствол, легкие и плевра,
диафрагма, верхняя и нижняя полая вены.
Кровоснабжение шейной части осуществляется
преимущественно за счет нижних щитовидных
артерий, грудной — за счет ветвей
грудной части аорты; брюшной — левой
желудочной и левой нижней диафрагмальной
артерий. Отток венозной крови из
капиллярного русла П. происходит в
подслизистое венозное сплетение,
соединяющееся с поверхностными и
глубокими венами. Из шейной части
венозная кровь поступает в нижнюю
щитовидную вену, из грудной — в
непарную и полунепарную вены, из брюшной
части отток крови осуществляется в
левую желудочную вену. Наличие
портокавальных анастомозов приводит
к расширению вен П. при портальной
гипертензии. Отток лимфы происходит в
регионарные лимфатические узлы: из
шейной части П. в глубокие лимфатические
узлы, расположенные вдоль внутренней
яремной вены и трахеи, из грудной —
предпозвоночные и задние медиастинальные
лимфатические узлы, из брюшной части
П. — в левые желудочные лимфатические
узлы. ИннервируютП. блуждающие нервы и ветви симпатических
стволов, вместе образующие грудное
аортальное сплетение.
Соседние файлы в папке оперативка от хасана
- #
- #
- #
- #
- #
- #
- #
Источник