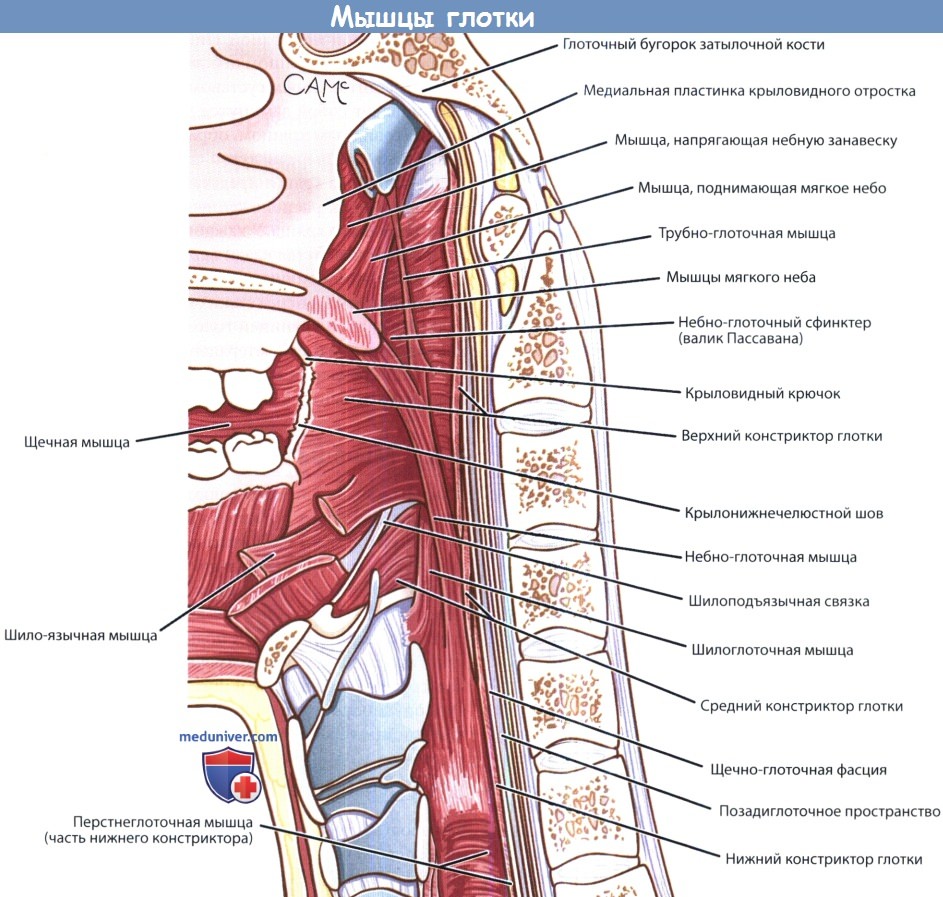
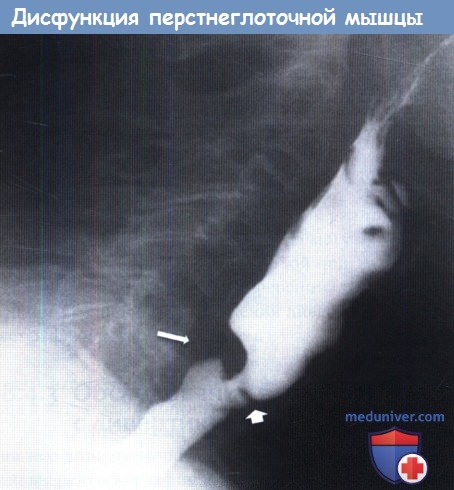
Если не работают мышцы гортани

Оглавление темы “Нарушени функции перстнеглоточной мышцы.”:
Диагностика и лечение нарушения глотания при дисфункции перстнеглоточной мышцыПерстнеглоточная мышца, входящая в состав верхнего пищеводного сфинктера, является ключевой мышцей, участвующей в акте глотания. В покое она находится в состоянии тонического сокращения, но при этом расширяется и расслабляется во время глотка, в результате чего пищевой комок через верхний сфинктер проходит в пищевод. Нормальное функционирование верхнего пищеводного сфинктера зависит не только от нервно-мышечной активности перстнеглоточной мышцы, но также и от действия близлежащей глотательной мускулатуры. Соответственно, дисфункция верхнего пищеводного сфинктера может быть первичной и вторичной. Первичная дисфункция развивается при дисфагии вследствие нарушения действия перстнеглоточной мышцы. Вторичная дисфункция обычно является следствием глобального нарушения координации или нервно-мышечной регуляции (например, недостаточная пропульсия глотки или нарушение подъема гортани). Первичная дисфункция верхнего пищеводного сфинктера чаще всего бывает идиопатической, но в некоторых случаях ее причиной может стать повреждение периферических нервов или системное заболевание, например, полимиозит. При первичной дисфункции верхнего пищеводного сфинктера перстнеглоточная мышца находится в состоянии хронического гипертонуса и спазма, она не способна к расслаблению/расширению, и, следовательно, не пропускает болюс за верхний пищеводный сфинктер. Поскольку для открытия сфинктера и продвижения пищи за него требуется элевация гортани и пропульсия глотки, соответственно, вторичная дисфункция верхнего пищеводного сфинктера развивается в том случае, когда эти два механизма нарушаются. Признаки вторичной дисфункции верхнего пищеводного сфинктера при флюорографии могут встречаться у пациентов, у которых элевация гортани и пропульсия глотки нарушены вследствие инсульта или ослабления подъязычных мышц (чаще всего после инсульта или лучевой терапии опухолей головы и шеи). Важная роль в элевации гортани в передневерхнем направлении принадлежит щитоподъязычной мышце; она обеспечивает вторичное раскрытие и расширение перстнеглоточной мышцы, необходимое для продвижения болюса. Были предложены экспериментальные методы лечения дисфункции перстнеглоточной мышцы, например, имплантируемые электронные стимуляторы и магнитные устройства, которые приподнимают гортань и/или перстневидный хрящ, открывая тем самым перстнеглоточную мышцу. Если нарушение прохождения пищи через верхний пищеводный сфинктер вторично в связи с нарушением механизма элевации гортани и пропульсии глотки, миотомия перстнеглоточной мышцы и применение ботулотоксина А, скорее всего, окажутся неэффективны, потому что верхний пищеводный сфинктер не сможет открыться даже при нормальном тонусе перстнеглоточной мышцы. У пациентов с изолированной дисфункцией верхнего пищеводного сфинктера, напротив,хирургическое и консервативное лечение часто приносит положительный результат.
а) Дифференциальная диагностика дисфункции перстнеглоточной мышцы. При обследовании больного с дисфункцией перстнеглоточной мышцы следует помнить о нескольких патологических состояниях, способных имитировать дисфункцию данной мышцы. Детальный осмотр обязательно должен включать эндоскопическое обследование. Дисфагия, регургитация, чувство инородного тела в горле часто беспокоят пациентов с диффузным или фокальным спазмом пищевода, а также с нарушениями моторики пищевода. Такие пациенты часто жалуются на боли в грудной клетке некардиального характера, которые не характерны для дисфункции перстнеглоточной мышцы. Генерализованная слабость мышц глотки или корня языка также может имитировать нарушение функции перстнеглоточной мышцы, зачастую после глотания в грушевидных синусах и валлекулах у таких пациентов можно обнаружить остатки пищи. При изолированной слабости мышц глотки констрикторы оказываются неспособны протолкнуть болюс за перстнеглоточную мышцу; в результате этого в грушевидных синусах скапливаются фрагменты болюса, а при флюороскопии данное состояние может выглядеть так же, как и нарушение функции перстнеглоточной мышцы. В этом случае для дифференцирования изолированной слабости мышц и дисфункции перстнеглоточной мышцы проводится пробная дилатация перстнеглоточной мышцы ботулотоксином А. Если после инъекций ботулотоксина нормализация глотания не происходит, пациенту рекомендуют выполнять упражнения для укрепления мышц глотки. Стриктуры пищевода также могут стать причиной развития схожей клинической картины. Стриктуры могут развиваться в ходе первичного процесса, например, фиброза или опухоли, а также вторично, чаще всего у пациентов с рефлюксной болезнью или принимающих определенные препараты. Тщательный сбор анамнеза помогает установить факторы, которые могли бы способствовать образованию вторичных стриктур. При наличии подозрений на первичную природу заболевания выполняется эзофагоскопия с биопсией.
б) Обследование при дисфункции перстнеглоточной мышцы. Пациенты с ахалазией перстнеглоточной мышцы могут предъявлять самые разнообразные жалобы. Чаще всего их беспокоит ощущение «застревания» пищи на уровне перстневидного хряща, в некоторых случаях они могут жаловаться на удушье или приступы кашля. И хотя диагноз ахалазии перстнеглоточной мышцы можно заподозрить уже после сбора анамнеза и осмотра, эндоскопические и рентгенологические методы крайне важны для окончательного подтверждения диагноза. Эндоскопия позволит исключить другие возможные причины дисфагии, например, дисфункцию голосовых складок или рак гортаноглотки. Рентгенологические методы позволяют обнаружить нарушение прохождения пищи на уровне перстнеглоточной мышцы, дискоординацию мышечной активности, наличие дивертикулов глотки. Нарушение проходимости болюса за перстнеглоточную мышцу не является ни чувствительным, ни специфическим признаком ее дисфункции, во всех сомнительных случаях необходимо выполнять манометрию. В умелых руках манометрия верхнего пищеводного сфинктера позволяет достоверно оценить наличие гипертонуса перстнеглоточной мышцы, хотя точность и надежность этого метода диагностики может быть значительно меньше в учреждениях, которые не столь опытны в диагностике подобных заболеваний. в) Лечение дисфункции перстнеглоточной мышцы. Применение миорелаксантов при ахалазии перстнеглоточной мышцы обычно неэффективно. Для релаксации мышцы может использоваться ботулотоксин, механизм действия которого основан на нарушении выброса ацетилхолина в синаптическую щель. Путем периодических инъекций токсина в мышцу можно добиться ее временного расслабления и устранения дисфагии. У большинства пациентов эффект ботуло-токсина держится в течение 3-9 месяцев. Применение ботулотоксина не может привести к полному выздоровлению, поэтому инъекции часто используются для определения, будет ли эффективной миотомия мышцы. Если симптомы пациента облегчаются после введения токсина, значит, диагноз ахалазии перстнеглоточной мышцы выставлен верно. У пожилых пациентов, которым противопоказано проведение операции под общей анестезией, можно выполнять регулярные инъекции ботулотоксина в амбулаторных условиях под контролем электромиографии. Если пациент может перенести наркоз, то инъекция ботулотоксина может проводиться одновременно с дилатацией верхнего пищеводного сфинктера, т.к. считается, что у пациентов с первичной дисфункцией верхнего пищеводного сфинктера в перстнеглоточной мышце могут одновременно развиваться и фиброзные, и неврогенные нарушения. Осложнения при применении ботулотоксина обычно вызваны либо неправильной техникой его введения, либо распространением токсина на другие мышцы. В результате этого может развиться временный паралич задних перстнечерпаловидных мышц, нижнего констриктора глотки, верхних отделов мускулатуры пищевода, возможно ухудшение дисфагии и нарушение подвижности голосовых складок. Чаще всего эти осложнения возникают при выполнении инъекций в амбулаторных условиях. Поскольку чаще всего амбулаторные процедуры выполняются у пожилых пациентов, результатом этого может стать развитие тяжелых осложнений и даже смерть. Поэтому многие специалисты отказываются от проведения таким пациентам инъекций ботулотоксина вне стационара. Если клинические данные, манометрия и видеофлюороскопия подтверждают диагноз, а консервативное лечение (глотательные упражнения, позиционные маневры) не приводят к положительному результату, показано хирургическое лечение. Существует несколько методов хирургического лечения ахалазии перстнеглоточной мышцы. Наиболее популярна методика открытой трансцервикальной перстнеглоточной миотомии. Операция чаще всего проводится под наркозом, для улучшения визуализации мышцы и предотвращения повреждения слизистой пищевода в него заводят пищеводный буж или орогастральный зонд. Волокна перстнеглоточной мышцы, идущие в горизонтальном направлении от задней пластинки перстневидного хряща, осторожно рассекаются. Для предотвращения фиброза краев часть мышцы может быть удалена. Получить доступ к перстнеглоточной мышце можно и эндоскопическим путем. При помощи дивертикулоскопа по Weerda (Karl Storz, Tuttlingen, Germany) или Slimline (Karl Storz) нужно визуализировать возвышение перстнеглоточной мышцы. После фиксации дивертикулоскопа нужно аккуратно осмотреть и пропальпировать возвышение под контролем микроскопа, убедиться в правильном расположении инструмента. При помощи углекислотного лазера слизистая оболочка рассекается вдоль средней линии, обнажаются поперечно расположенные волокна мышцы. Волокна следует аккуратно рассечь полностью, до обнаружения подлежащей щечно-глоточной фасции. Крайне важно, чтобы фасция оставалась нетронутой, поскольку она предотвращает проникновение инфекции в опасное пространство, которое может закончиться медиастинитом. При наличии любых подозрений на нарушение целостности фасции края нужно сопоставить при помощи эндоскопического наложения швов и/или фибринового клея.
– Вернуться в оглавление раздела “отоларингология” Оглавление темы “Болезни пищевода и нарушения глотания”:
|
Источник
В основе адекватного функционирования глотки лежат сложнейшие взаимосогласующиеся нервные процессы, малейшее нарушение которых приводит к дезорганизации пище- и воздухопроводной функций на этом уровне. Находясь на «перекрестке» дыхательного и пищепроводного путей, богато снабженная кровеносными и лимфатическими сосудами, иннервируемая V, IX, X и XI черепными нервами и симпатическими волокнами, изобилующая слизистыми железами и лимфоаденоидной тканью, глотка является одним из наиболее чувствительных к различным патогенным факторам органом. Среди многочисленных заболеваний, которым подвержена глотка, нередки ее неврологические нарушения, возникающие как при воспалительных и травматических поражениях ее периферических нервов, так и при многочисленных заболеваниях стволовых и вышележащих центров, обеспечивающих интегральную регуляцию физиологических (рефлекторных и произвольных) и трофических функций глотки.
Нейрогенные нарушения глотки нельзя рассматривать изолированно от аналогичных нарушений пищевода и гортани, поскольку эти анатомические образования представляют собой единую функциональную систему, получающую нервную регуляцию из общих центров и нервов.
Классификация нейрогенных дисфункций глотки
Синдром дисфагии, афагии:
- нейрогенная дисфагия;
- болевая дисфагия;
- механическая дисфагия (эта форма включена в классификацию для того, чтобы отразить все виды нарушения функции глотания).
Синдром сенситивных расстройств:
- парестезии глотки;
- гиперестезии глотки;
- невралгия языкоглоточного нерва.
Синдромы непроизвольных двигательных реакций глотки:
- тонический спазм глотки;
- клонический спазм глотки;
- миоклонии глоточно-гортанные.
Указанными понятиями обозначают симптомокомплексы, в основе которых лежат нарушения глотательной и пищепроводной функций глотки и пищевода. Согласно концепции Ф.Мажанди, акт глотания разделяется на 3 фазы – ротовую произвольную, глоточную непроизвольную быструю и пищеводную непроизвольную медленную. Глотательный и пищепроводный процессы в норме не могут произвольно прерываться во второй и третьей фазах, однако они могут нарушаться в любой из указанных фаз различными патологическими процессами – воспалительными, травматическими (включая инородные тела глотки), опухолевыми, нейрогенными, включая поражения пирамидных, экстрапирамидных и бульбарных структур. Затруднения глотания (дисфагия) или полная его невозможность (афагия) могут наступать при большинстве заболеваний полости рта, глотки и пищевода, в некоторых случаях и при заболеваниях гортани.
Нейрогенная (моторная) дисфагия наблюдается при различных процессах в головном мозге (васкулиты, новообразования, гнойные, инфекционные и паразитарные заболевания). При этом поражаются как центральные надьядерные образования, так и периферические нервные структуры, обеспечивающие передачу регуляторных влияний центра к исполнительным органам акта глотания (ядра IX и X пар черепных нервов и их корешки – нервы). При нейрогенной дисфагии может страдать не только моторный компонент акта глотания, но и сенсорный контроль за ним, нарушающийся при гипестезии или анестезии глотки и гортаноглотки. Это приводит к нарушению запирательной функции глотки и гортани и попаданию пищи и инородных тел в дыхательные пути. Дифтерийный неврит глоточных нервов чаще всего проявляется парезом мягкого неба, который проявляется нарушением глотания, особенно жидкой пищи, проникающей при акте глотания в носоглотку и полость носа.
Паралич мягкого неба может быть односторонним и двусторонним. При одностороннем параличе функциональные нарушения незначительны, зато отчетливо выявляются видимые нарушения, особенно во время произнесения звука «А», при котором сокращается лишь здоровая половина мягкого неба. В спокойном состоянии язычок отклонен в здоровую сторону тягой сохранивших свою функцию мышц (m. azygos); этот феномен резко усиливается во время фонации. При центральных поражениях односторонний паралич мягкого неба редко бывает изолированным, в большинстве случаев он сопровождается альтернирующими параличами, в частности, одноименной гортанной гемиплегией и редко параличами других черепных нервов.
Нередко односторонний паралич мягкого неба возникает при центральных поражениях, проявляющихся в начальной стадии геморрагического инсульта или размягчения головного мозга. Однако наиболее частой причиной гемиплегии мягкого неба является поражение языкоглоточного нерва опоясывающим герпесом, которое стоит на втором месте после herpes zoster n. facialis и часто с ним ассоциируется. При этом вирусном заболевании односторонний паралич мягкого неба возникает после герпетических высыпаний на мягком небе и продолжается приблизительно в течение 5 дней, затем бесследно исчезает.
Двусторонний паралич мягкого неба проявляется открытой гнусавостью, носовым рефлюксом жидкой пищи, особенно при вертикальном положении тела, невозможностью сосания, что особенно пагубно отражается на питании грудных детей. При мезофарингоскопии мягкого неба представляется вяло свисающим к корню языка, флотирующим при дыхательных движениях, остающимся неподвижным при произношении звуков «А» и «Е». При наклоне головы кзади мягкое небо пассивно, под действием силы тяжести, отклоняется в сторону задней стенки глотки, при наклоне головы вперед – в сторону полости рта. Все виды чувствительности при параличе мягкого неба отсутствуют.
Причиной двустороннего паралича мягкого неба в большинстве случаев является дифтерийный токсин, обладающий высокой нейротропностыо (дифтерийные полиневриты), реже эти параличи возникают при ботулизме, бешенстве и тетании вследствие нарушения обмена кальция. Дифтерийный паралич мягкого неба возникает обычно при недостаточном лечении этого заболевания или при нераспознанной дифтерии зева. Как правило, эти параличи появляются от 8-го дня до 1 мес после заболевания. Синдром дисфагии резко усиливается при поражении нервных волокон, иннервирующих нижний констриктор глотки. Нередко после дифтерии зева наблюдается сочетанный паралич мягкого неба и ресничной мышцы глаза, что позволяет устанавливать ретроспективный диагноз дифтерии, принятой за вульгарный фарингит или ангину. Лечение дифтерийных параличей мягкого неба проводят противодифтерийной сывороткой в течение 10-15 дней, препаратами стрихнина, витаминами группы В и др.
Центральные параличи мягкого неба, обусловленные поражением ствола головного мозга, сочетаются с альтернирующими параличами (бульбарные параличи). Причинами этих поражений могут быть сифилис, апоплексия головного мозга, сирингобульбия, опухоли ствола головного мозга и др. Параличи мягкого неба наблюдаются и при псевдобульбарных параличах, обусловленных поражением надьядерных проводящих путей.
Параличи мягкого неба могут возникать во время истерического припадка, проявляющегося, как правило, и другими симптомами истероидного невроза. Обычно при таком параличе голос становится гнусавым, но не наблюдается носового рефлюкса проглатываемой жидкости. Проявления истерического невроза чрезвычайно разнообразны и внешне могут симулировать различные заболевания, но чаще всего они имитируют неврологические и психические заболевания. К неврологическим симптомам относятся различные по выраженности и распространенности параличи, нарезы, нарушения болевой чувствительности и координации движений, гиперкинезы, тремор конечностей и сокращения мимических мышц, разнообразные расстройства речи, спазмы глотки и пищевода. Особенность неврологических нарушений при истерическом неврозе заключается в том, что они не сопровождаются другими расстройствами, обычными для неврологических нарушений органического происхождения. Так, при истерических параличах или спазмах глотки или гортани не бывает изменений рефлексов, трофических расстройств, нарушений функций тазовых органов, спонтанных двигательных вестибулярных реакций (спонтанный нистагм, симптома промахивания и др.). Расстройства чувствительности при истерии не соответствуют зонам анатомической иннервации, а ограничены зонами «чулок», «перчаток», «носков».
Парезы и параличи при истерии охватывают группы мышц, участвующих в выполнении какого-нибудь произвольного целенаправленного двигательного акта, например жевания, глотания, сосания, зажмуривания, движений внутренних мышц гортани. Так, истерическая глоссоплегия, возникающая под влиянием отрицательных эмоций у лиц, страдающих неврастенией, приводит к нарушению активных движений языка, его участия в актах жевания и глотания. При этом произвольное медленное движения языка возможно, но высунуть язык за пределы полости рта больной не может. Возникающее при этом понижение чувствительности слизистой оболочки языка, глотки, входа в гортань усугубляет дисфагию, доводя се нередко до афагии.
Диагностика функциональных дисфагии истероидного генеза не вызывает затруднений в силу ремиттирующего (повторяющегося) характера и быстрого исчезновения после приема седативных и транквилизирующих средств. При истинных дисфагиях органического генеза диагноз основывается на признаках причинного (основного) заболевания. К таким заболеваниям могут быть отнесены банальные воспалительные процессы с яркой симптоматикой, специфические процессы, новообразования, повреждения, аномалии развития.
Параличи глотки характеризуются нарушением глотания, особенно плотной пищи. Они не возникают изолированно, а сочетаются с параличом мягкого неба и пищевода, а также в некоторых случаях и с параличом гортанных мышц, расширяющих голосовую щель. В этих случаях желудочный зонд для осуществления питания всегда соседствует с трахеотомической трубкой. Причинами таких параличей чаще всего являются дифтерийный неврит языкоглоточного и других нервов, принимающих участие в иннервации глотки, гортани и пищевода, а также тяжелые формы сыпного тифа, энцефалиты различной этиологии, бульбарный полиомиелит, тетания, отравления барбитуратами и наркотическими средствами. Функциональные нарушения объясняются параличом констрикторов глотки и мышц, поднимающих ее и гортань во время акта глотания, что определяется пальпацией гортани и при мезофарингоскопии (осмотр глотки во время глотка можно осуществить при условии, что обследуемый перед совершением глотка зажимает между молярами пробку или иной предмет, размер которого позволяет осуществить эндоскопию). Этот прием необходим в силу того, что человек не может совершить глоток, если у него не сжаты челюсти.
Паралич глотки может быть односторонним в случае одностороннего повреждения языкоглоточного нерва и двигательных волокон блуждающего нерва. Такого рода гемиплегии глотки обычно ассоциируются с односторонним параличом мягкого неба, но не касаются гортани. Такую картину можно наблюдать либо при недостаточности мозгового кровообращения, либо после вирусной инфекции. При опоясывающем герпесе односторонний паралич глотки обычно ассоциируется с одноименными параличами мягкого неба и мимической мускулатуры той же этиологии. Отмечается также гипестезия слизистой оболочки глотки на стороне поражения. Паралич языкоглоточного нерва проявляется скоплением слюны в грушевидных синусах.
При рентгенологическом обследовании с контрастированием выявляются асинхронность движений надгортанника и сжимателей глотки во время глотания и скопление контрастирующего вещества в области ямки надгортанника и особенно в грушевидном синусе на стороне поражения.
Возникновение бульбарных гортаноглоточных параличей объясняется общностью их иннервационного аппарата, соседством ядер языкоглоточного нерва и блуждающего нерва и эфферентных волокон этих ядер. Эти расстройства будут более подробно описаны в разделе нейрогенных функциональных расстройств гортани.
Болевая дисфагия возникает при воспалительных процессах в полости рта, глотке, пищеводе, гортани и в окружающих эти органы тканях, при инородных телах глотки и пищевода, ранениях этих органов, воспалительных осложнениях, распадающихся инфекционных гранулемах (кроме сифилиса), опухолях и др. Наиболее болезненны туберкулезные язвы, менее болезненны распадающиеся злокачественные опухоли и менее всего болезненны сифилитические поражения стенок пищепроводных путей. Болевая дисфагия при воспалительных процессах в полости рта, параминдаликового пространства нередко сопровождается контрактурой височно-нижнечелюстного сустава или рефлекторным тризмом. Несколько реже болевая дисфагия имеет нейрогенную природу, например при невралгии тройничного, языкоглоточного и верхнего гортанного нервов, а также при различных истерических неврозах, проявляющихся прозопалгией, параличами, парезами н гиперкинезами в жевательном и глотательно-пищепроводном комплексе.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Источник