Диф диагностика рака гортани
Наиболее часто дифференциальный диагноз при этом заболевании приходится проводить между доброкачественными и злокачественными опухолями, инфекционными гранулемами (туберкулёз, склерома, сифилис) и пахидермиями.
Папиллома гортани
Из доброкачественных опухолей у взрослых пациентов однозначным поводом к подозрению на наличие или повышенный риск развития рака гортани является папиллома гортани. Отсутствие инфильтрирующего роста, воспаления и изъязвления в окружности, а также сохранение подвижности голосовой связки более свойственны папилломе гортани, однако диагноз в любом случае требует подтверждения через биопсию.
Важно отметить, что однократный отрицательный анализ на наличие рака не является достаточно убедительным, требуется проведение повторных биопсий. Исходя из этого, пациенты, страдающие от хронического рецидивирующего папилломатоза гортани, подлежат систематическому наблюдению. По одному из проведённых исследования среди 809 взрослых пациентов с папилломатозом гортани, данная патология перешла в рак у 86-и больных (10.6%).
Пахидермия, как правило, возникает на задней стенке гортани или задних концах голосовых связок, причем выпуклость выроста обращена в просвет гортани.
При дискератозе, проявляющемся в виде беловатых наслоений на участке слизистой оболочки с пахидермией, и особенно при лейкокератозе по истинной голосовой связки, установить верный диагноз можно только посредством проведения биопсии и систематического наблюдения.
Перихондрит
Существенные диагностические затруднения имеют место в случае, если онкологическое поражение гортани сопровождается перихондритом с высокой температурой и некрозом хрящей. Чаще всего это имеет место при опухоли, которая относится к IV стадии распространения. Ещё более сложной задачей является дифференциация развившегося после лучевой терапии перихондрита гортани от рецидива опухоли или же выявление рецидива опухоли на фоне перихондрита. Решающую роль в решении этой задачи имеет биопсия, которую необходимо проводить при назначении массивных доз антибиотиков. Само исследование выполняется путём послойной микроскопии.
Часто неправильный диагноз является следствием несовпадения клинической картины развития патологии с данными, полученными при гистологическом исследовании: клиника свидетельствует о типичной картине рака, а гистологическое исследование о туберкулезе, или наоборот: клинически – туберкулёз, а гистология говорит о раке. Ещё сложнее диагностировать развитие рака у пациента, страдающего от туберкулёза.
Туберкулез
При проведении дифференциального диагноза следует помнить, что начальные формы онкологических патологий локализуются преимущественно в передних отделах гортани, тогда как туберкулёзное поражение – в задних. Для туберкулёза характерным признаком является появление незначительной инфильтрации на некотором участке гортани, при этом на фоне имеет место бледно-розовая слизистая оболочка. С распространением процесса инфильтрация часто становится двусторонней.
В отличие от раковой, туберкулёзная язва располагается более поверхностно, имеет гладкое дно и извилистые края. Иногда дно и края язвы покрываются грануляциями, что придаёт ей определённую схожесть с папилломой. Туберкулёзный инфильтрат даёт картину неподвижности черпаловидного хряща и связки значительно позднее, чем раковый.
Правильному диагностическому заключению способствует тщательный сбор анамнеза, проведение клинического исследования крови, подробного исследования лёгких, мазков, мокроты, туберкулиновых реакций, а также биопсии на фоне лечения стрептомицином.
Сифилис
Значительные проблемы могут иметь место при дифференциальной диагностике рака гортани и сифилиса. Для гуммозного сифилиса считаются характерными ярко-красные язвы, гладкая поверхность инфильтрата, сальное дно и глубоко подрытые края. Но, к сожалению, указанные признаки далеко не всегда отчётливо выражены. Слабые болевые ощущения при глотании, подтверждающий заболевание сифилисом в прошлом анамнез, положительная реакция Вассермана и наличие прочих признаков сифилиса в некоторой степени облегчают постановку диагноза.
Также этому способствует быстрое рубцевание язвы при проведении пробного курса противосифилитического лечения. Тем не менее, отрицательные серологические реакции в крови и безуспешность проведённого противосифилитического лечения не являются однозначным свидетельством отсутствия сифилиса. В ряде случаев перихондрит, возникающий при распаде гуммы, также может затруднить постановку диагноза. Важно учитывать, что сифилитические рубцы часто служат почвой для развития онкологического процесса. Решить эту сложную задачу может помочь только проведение повторной биопсии.
Склерома
Дифференциальная диагностика между склеромой и раком базируется на том, что изолированное поражение гортани склеромой (без присутствия того же патологического процесса в глотке и носу) встречается крайне редко. При склероме, как правило, имеет место симметричное поражение гортани. Также важно то, что склерома обычно поражает молодых пациентов – у пожилых она является исключением. При раке гортани имеют место обратные соотношения.
Склеромные инфильтраты не изъязвляются, тогда как при раке распад опухоли и изъязвление начинаются достаточно рано. Чаще всего склеромные инфильтраты локализуются в подсвязочном отделе, тогда как рак имеет такую локализацию редко.
Материал оказался полезным?
Источник
Чаще всего приходится проводить дифференциальный диагноз между злокачественными и доброкачественными опухолями, пахидермиями и инфекционными гранулемами (туберкулез, сифилис, склерома).
Из доброкачественных опухолей папиллома гортани у взрослых всегда должна вызвать подозрение на наличие или возможность появления в дальнейшем рака гортани. Разрастание по поверхности, без инфильтрирующего роста, изъязвления и воспаления в окружности, подвижность голосовой связки более свойственны папилломе гортани. Однако диагноз всегда требует подтверждения при помощи биопсии. Необнаружение рака при однократном исследовании не является достаточно убедительным и требует повторных биопсий. Поэтому больные, страдающие длительным рецидивирующим папилломатозом гортани, подлежат систематическому наблюдению. По наблюдениям ЛОРклиники МОНИКИ среди 809 взрослых больных папилломатозом гортани последний перешел в рак у 86 человек (10,6%).
Пахидермия обычно возникает на задних концах голосовых связок или на задней стенке гортани, причем выпуклость такого выроста обращена в просвет гортани. При дискератозе в виде беловатых наслоений на участке слизистой оболочки с выраженной пахидермией и особенно при лейкокера-тозе по всей истинной голосовой связке только систематическое наблюдение и биопсия способствуют установлению правильного диагноза.

Создаются большие диагностические трудности, если рак гортани сопровождается перихондритом с высокой температурой и некрозом хрящей. Чаще это бывает при опухоли, относящейся к IV стадии распространения. Еще сложнее отличить перихондрит гортани, развившийся после лучевой терапии, от рецидива опухоли или выявить рецидив опухоли на фоне перихондрита. Решающая роль при этом принадлежит биопсии, которую следует проводить при назначении массивных доз антибиотиков, а исследование проводить путем послойной микроскопии.
Нередко неправильный диагноз устанавливают вследствие несовпадения клинической картины заболевания с гистологическими данными: клинически определяется типичная картина рака, а гистологически — туберкулез или наоборот: клинически имеется типичная картина туберкулеза, а гистологически рак. Еще труднее диагностировать возникновение рака у больного туберкулезом. При дифференцировании нужно помнить, что начальные формы рака локализуются преимущественно в передних, а туберкулезное поражение в задних отделах гортани. Для туберкулеза характерно появление незначительной инфильтрации на ограниченном участке гортани, на фоне бледно-розовой слизистой оболочки. По мере распространения процесса инфильтрация нередко становится двусторонней. Туберкулезная язва в отличие от раковой расположена более поверхностно, имеет извилистые края, гладкое дно, но иногда края и дно язвы покрываются грануляциями, напоминая папиллому. Туберкулезный инфильтрат гораздо позднее, чем раковый, дает картину неподвижности связки и чер-паловидного хряща. Правильной диагностике способствуют тщательно собранный анамнез, подробное исследование легких, клиническое исследование крови, мокроты, мазков, туберкулиновые реакции и, наконец, биопсия на фоне лечения стрептомицином.
Значительные затруднения могут возникнуть при дифференциальной диагностике рака и сифилиса гортани. Гумма часто возникает в области входа в гортань. В. И. Воячек и В. Ф. Ундриц считают характерными для гуммозного сифилиса гладкую поверхность инфильтрата, ярко-красные язвы, глубоко подрытые края и сальное дно. Но, как указывают эти авторы, такие признаки не всегда выражены отчетливо. Слабо выраженная болезненность при глотании, анамнез, подтверждающий заболевание сифилисом в прошлом, положительная реакция Вассермана, наличие других признаков перенесенного сифилиса в известной мере облегчают диагноз. Этому же способствует довольно быстрое рубцевание язвы при проведении пробного противосифилитического лечения. Однако отрицательные серологические реакции в крови и безуспешность противосифилитического лечения еще не говорят категорически против сифилиса. Иногда возникающий при распаде гуммы перихондрит также затрудняет диагноз. Следует помнить, что сифилитические рубцы нередко служат почвой для развития рака. Только при повторной биопсии окончательно решается эта трудная задача.
Дифференциальная диагностика между раком и склеромой основывается на том, что изолированное поражение гортани склеромой без наличия такого же процесса в носу и глотке бывает редко. При склероме, как правило, поражение гортани симметричное. Обычно склерома возникает у молодых людей; у более пожилых она является исключением. При раке возрастные соотношения обратные. Склеромные инфильтраты не изъязвляются, при раке же через разные сроки начинается изъязвление и распад опухоли. Наиболее часто склеромные инфильтраты локализуются в подсвязоч-ном отделе, рак же локализуется в этом отделе сравнительно редко.
Прогноз при раке гортани.
Предсказание в значительной мере зависит от возраста больного. У стариков процесс протекает более медленно и вяло; чем моложе больной, тем быстрее развивается процесс. Гистологически опухоль у людей пожилого возраста не отличается от опухоли у более молодых, очевидно, здесь влияют особенности реактивности организма. Опухоль на истинных голосовых связках по сравнению с опухолями других локализаций протекает медленнее и реже дает метастазы.
Рак преддверия гортани обычно смешанного типа (экзо-эндофитного) быстро распространяется как в самом преддверии, так и за его пределами, а также быстро дает метастазы в лимфатические узлы и сопровождается частыми рецидивами после лечения. Раковое поражение подсвязочного отдела гортани, вначале скрыто протекающее, с преобладанием инфильтрирующей формы роста ухудшает исход заболевания. Присоединение вторичного воспаления не только маскирует заболевание, но и отягчает его течение. Прогноз ухудшается при переходе рака на гортаноглотку и корень языка, а также при наличии больших фиксированных лимфатических узлов.
Установлено, что чем менее дифференцирована опухоль, тем быстрее она растет, тем быстрее дает метастазы и тем чувствительнее к лучевой терапии, но чаще ведет к рецидивам, что ухудшает прогноз. Медуллярный рак растет быстрее, чем скирры. Однако практика показала, что по гистологической структуре опухоли нельзя окончательно судить о степени злокачественности ракового процесса.
– Читать далее “Лечение рака гортани. Ларингофиссура при раке гортани.”
Оглавление темы “Рак гортани – диагностика и лечение.”:
1. Диагностика папиллом гортани. Лечение папиллом гортани.
2. Фиброма гортани. Киста гортани.
3. Ангиома гортани. Рак гортани. Причины рака гортани.
4. Патологическая анатомия рака гортани. Особенности рака гортани.
5. Классификация рака гортани. TNM характеристика рака гортани.
6. Признаки рака гортани. Диагностика рака гортани.
7. Обследование при раке гортани. Диагноз рака гортани.
8. Дифференциальный диагноз при раке гортани. Отличительные признаки рака гортани.
9. Лечение рака гортани. Ларингофиссура при раке гортани.
10. Частичная резекция гортани при раке. Оперции при раке гортани.
Источник
При подозрении на рак гортани — диагностика позволяет не только подтвердить или опровергнуть диагноз, но и выявить тип заболевания. Точный диагноз позволяет выбрать оптимальную тактику и подобрать соответствующую схему лечения.
Для того чтобы выявить причину проблем, подтвердить или опровергнуть наличие злокачественного новообразования, необходимо решить две важные задачи: обнаружить рак гортани и выполнить биопсию, то есть взять небольшой фрагмент подозрительных тканей для анализа под микроскопом.
Методы исследования гортани
- Во время первичной консультации врач осматривает полость рта и осторожно прощупывает ткани шеи. Эти простые манипуляции могут быть весьма информативными при исследовании при подозрении на рак гортани.
Следующий этап обследования при раке гортани – диагностика с помощью ларингоскопа (специального инструмента, оснащенного мини-объективом). Ларингоскопия – бескровный малотравматичный метод, который дает возможность врачу тщательно осмотреть слизистую оболочку гортани, не травмируя пациента.
Существуют гибкие тонкие ларингоскопы, которые вводятся в горло через носовое отверстие. Такое обследование чаще всего проводится в ЛОР-кабинете под местным наркозом. Оно не только более комфортно для больного, но и, в определенных случаях, более информативно.
Жесткие ларингоскопы позволяют детально исследовать голосовой аппарат, а также низлежащие области гортани и трахею. Кроме того, конструкция этих приборов предусматривает возможность взятия фрагмента ткани опухоли на биопсию. Исследование обычно выполняется под общим наркозом в операционной.
Дифференциальная диагностика рака гортани: исследование с помощью различных методов сканирования
Для подтверждения диагноза, выявления особенностей и определения стадии заболевания назначают сканирование различными способами. На основании полученных изображений уточняются размеры и прочие особенности опухоли, оценивается состояние прилегающих тканей и близлежащих лимфоузлов, а также наличие либо отсутствие метастазов в других органах.
Сканирование при диагностике раке гортани может производиться следующими методами:
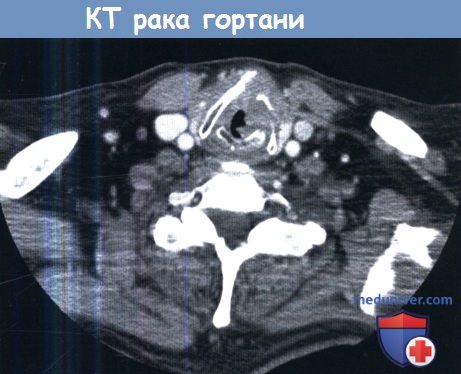
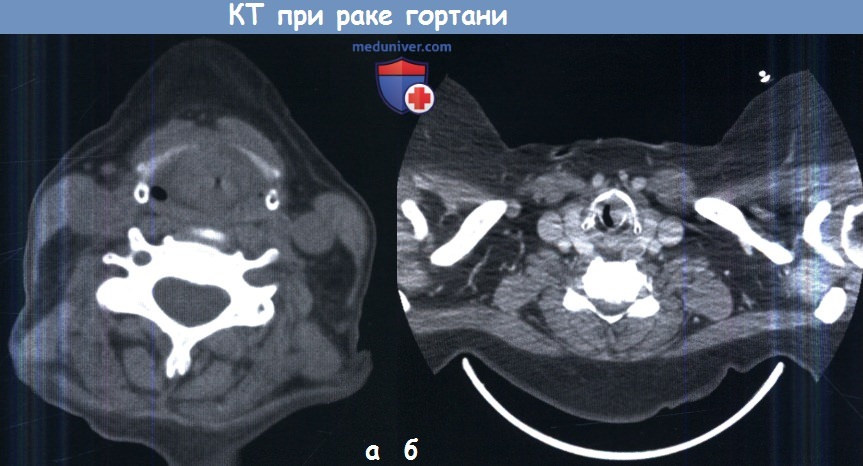
- Компьютерная томография или КТ. Цель исследования при раке гортани – точно определить размеры и местоположение раковой опухоли, а также обнаружить метастазы. Для более точной диагностики КТ часто проводится после введения контрастного вещества.
- Магнитно-резонансная томография или МРТ. При некоторых формах болезни МРТ-исследование более информативно, чем КТ.
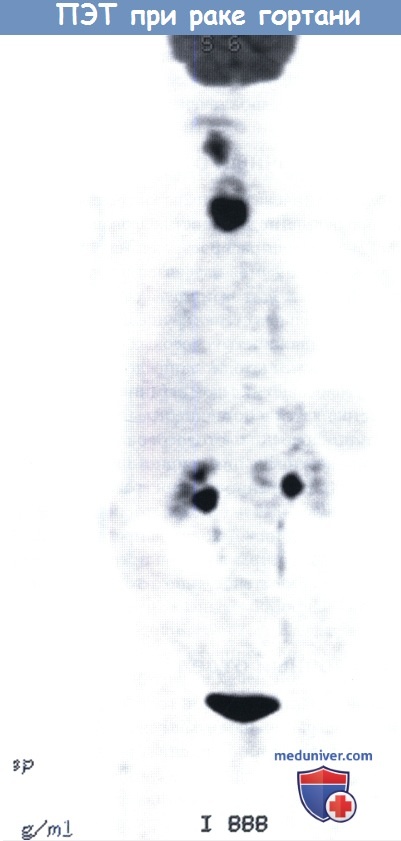
- Позитронно-эмиссионная томография или ПЭТ. ПЭТ дает возможность выявить рак гортани, если он не оформлен в опухоль с четкими границами.
- ПЭТ с КТ. Единовременное сканирование двумя способами с сопоставлением и коррекцией результатов в режиме реального времени повышает точность диагностики при раке гортани.
- Рентген пищевода и желудка с барием. Рентгеноскопия с контрастным веществом входит в перечень методов, применяющихся для уточнения диагноза.
- Ультразвуковое исследование. Назначается для оценки кровоснабжения и других особенностей новообразования и окружающих тканей. Под контролем УЗИ может быть выполнена пункционная биопсия шейных лимфоузлов.
- Сцинтиграфия костей. Проведение сцинтиграфии показано при подозрении на метастазы в костях.
Оценив и сопоставив результаты исследований, врач ставит окончательный диагноз, кодируя его по общепринятой международной классификации болезней (МКБ). Общий код МКБ при раке гортани – «C32.». Цифра после точки уточняет местоположение злокачественного новообразования (например, с помощью кода С32.0 шифруют раковые опухоли голосового аппарата).
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
+7 499 490-24-13
Экспертное мнение
Ласков Михаил Савельевич
Научная степень: кандидат медицинских наук
Специализация: онколог, гематолог, химиотерапевт
Должность: главврач
Место работы: «Клиника амбулаторной онкологии и гематологии»
Город: Москва
Работал в ведущих онкоцентрах США и Великобритании. Стажировался по медицинскому менеджменту в Канаде, Германии, Сингапуре. Автор ряда публикаций, участвует в научных программах в качестве главного исследователя. Приглашенный эксперт тематических радио- и теле-эфиров на ТВ-каналах «Дождь», «Мир», «РБК» и др., радио «Свобода», «Эхо Москвы», «Маяк» и др. Публикует статьи и дает интервью журналистам популярных изданий «АИФ», «Женское здоровье» и др.
Чтобы сразу получить подробную консультацию ведущих онкологов, загрузите имеющиеся у вас документы: выписки, результаты ПЭТ КТ, МРТ, КТ, онкомаркеры.
Источник
Методы обследования при раке гортани – диагностикаВ диагностике рака гортани, как при любом другом раке головы и шеи, тщательный сбор анамнеза и осмотр являются необходимыми для постановки верного диагноза и основного предоперационного обследования. Особое внимание необходимо уделять жалобам на любые усиливающиеся затруднения дыхания, наличие боли в ушах и дисфагии, поскольку они являются признаками распространения опухоли за пределы гортани. Непрямая ларингоскопия с помощью гортанного зеркала является отличным скрининговым инструментом, но для получения широкого обзора всех отделов гортани, а также гортаноглотки и ротоглотки необходимо выполнить гибкую фиброларингоскопию. С ее помощью врач может оценить вовлечение в патологических процесс различных анатомических областей гортани, а также оценить подвижность голосовых складок и черпаловидных хрящей. При небольшом размере первичной опухоли добиться большей детализации можно с помощью видеостробоскопии, также она позволяет оценить глубину инвазии опухоли. Пальпация шеи необходима для приблизительной оценки состояния лимфоузлов. Также при пальпации хрящи гортани должны быть слегка подвижны, в норме определяется физиологическая крепитация. Отсутствие крепитации может являться признаком распространения опухоли в предпозвоночное пространство. В некоторых случаях, когда опухоль распространяется за пределы щитовидного хряща, ее удается пропальпировать. а) Лучевая диагностика рака гортани. В предоперационном периоде выполняются компьютерная томография (КТ), магнитно-резонансая томография (МРТ), ультразвуковое исследование, а также позитронно-эмиссионная томография (ПЭТ) в сочетании с КТ (ПЭТ-КТ). Каждое исследование имеет свои преимущества. КТ особенно полезна для оценки распространения новообразования в щитовидный хрящ. При использовании костного окна КТ очаги деоссификации щитовидного хряща являются признаком опухоли Т3 или даже Т4. Контрастирование необходимо для оценки состояния лимфоузлов. Поскольку на МРТ лучше визуализируются мягкие ткани, она позволяет более точно, чем КТ, оценить распространение опухоли в преднагортанниковое или окологолосовое пространство. УЗИ регионарных лимфоузлов, выполненное грамотным специалистом, служит надежным методом скрининга регионарных метастазов. Наконец, ПЭТ-КТ особенно полезна в обследовании пациентов с отдаленными метастазами, хотя, при наличии гистологически подтвержденного диагноза, ПЭТ-КТ добавляет не так много новой информации по сравнению с традиционными методами (рентгенография органов грудной клетки, показатели функции печени, КТ, МРТ, УЗИ).
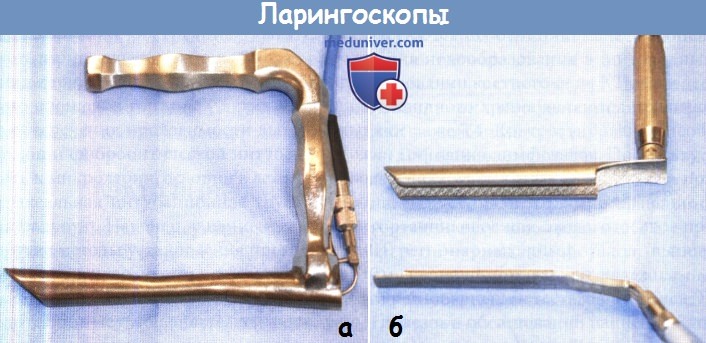
б) Прямая ларингоскопия и биопсия при раке гортани. И хотя гибкая ларингоскопия очень полезна в оценке подвижности голосовых складок и черпаловидных хрящей, ключевая роль в определении стадии рака гортани принадлежит прямой ларингоскопии. Если дыхательные пути относительно проходимы, может выполняться простая оротрахеальная интубация. Превосходной визуализации дыхательных путей можно достичь при помощи видеоларингоскопа Glide Scope GVL (Verathon, Bothell, WA), использование которого очень помогает провести интубацию при наличии опухолевых тканей. Впрочем, в большинстве случаев у пациентов присутствует та или иная степень обструкции дыхательных путей на уровне голосовой щели или надскладочного отдела, с которой анестезиологическая бригада может не справиться. В таких условиях взять на себя ответственность за обеспечение проходимости дыхательных путей должен оториноларинголог. Операционный стол поворачивается на 90°, врач встает у изголовья. Если для достижения адекватной сатурации достаточно установки трубки малого диаметра (5,5-6 мм), в качестве анестезии можно использовать пропофол или ингаляционные наркозные препараты. При надежной вентиляции через маску, возможно использование миорелаксантов кратковременного действия. Затем врач-оториноларинголог интубирует пациента, используя ларингоскоп Dedo. Если просвет дыхательных путей резко сужен, можно ввести интубационную трубку через проводник Eshmann по методу Сельдингера. При отсутствии возможности вентиляции через маску или неприемлемости положения на спине, интубацию можно провести под контролем фиброскопа. Многие анестезиологи владеют методом пероральной фиброоптической интубации или сделают попытку провести ее через нос при положении пациента на спине. Однако это не рекомендуется при раке гортани с обструкцией дыхательных путей. Избежать ларингоспазма, который может развиться при введении ларингоскопа, можно с помощью предварительного орошения гортани 4% раствором лидокаина. После обеспечения проходимости дыхательных путей при помощи фиброоптической интубации, можно переходить к микроларингоскопии в лежачем положении. Назотрахеальная интубационная трубка меняется на оротрахеальную. Наконец, у пациентов со стридором, если другие методы установления проходимости дыхательных путей невозможны, обеспечить нормальное дыхание можно посредством трахеотомии, которая проводится под местной анестезией, после чего выполняется прямая ларингоскопия.
После обеспечения проходимости дыхательных путей проводится прямая ларингоскопия. Чаще всего используют ларингоскопы Dedo и Hollinger. Особенно полезен в стадировании рака гортани ларингоскоп Hollinger, поскольку с его помощью прекрасно визуализируется передняя комиссура. Ларингоскоп Dedo крупнее, его удобнее использовать для микроларингоскопии и манипулировать инструментами. Также достаточнчасто используется ларингоскоп Lindholm (или супра-глоттоскоп), обеспечивающий более широкий обзор надскладочного и складочного отделов. Наконец, ларингоскоп Zeitels (Zeitels Universal Modular Glottiscope), как и ларингоскоп Hollinger, имеет слегка загнутый вверх конец, что позволяет улучшить обзор передней комиссуры. Также ларингоскоп Zeitels, подобно классическому изогнутому ларингоскопу Джексона, может использоваться для интубации трахеи, поскольку его легко вынуть по интубационной трубке. Ключевую роль в стадировании опухолей надскладочного и складочного отделов играют распространение опухоли кпереди, поражение ложных голосовых складок, желудочков, заперстневидной области, слизистой гортаноглотки и черпаловидных хрящей. Угловые жесткие эндоскопы полезны для оценки распространения опухоли в подскладочное пространство. Если рассматривается возможность проведения парциальной ларингэктомии, обязательна тщательная пред- и интраоперационная диагностика состояния черпаловидных хрящей. Для выполнения любых щадящих ларингэк-томий необходимо наличие хотя бы одного полностью подвижного черпаловидного хряща с сохраненной чувствительностью. Также межчерпаловидная область не должна быть поражена опухолью. Традиционно подвижность черпаловидных хрящей оценивалась с помощью их пальпации при прямой ларингоскопии, но сейчас, с появлением фиброскопов и эндоскопов с чипом на дистальном конце, оценить ее можно и без прямой ларингоскопии. Наличие фиксации черпаловидных хрящей свидетельствует о поражении перстнечерпаловидных суставов, что является одним из противопоказаний к консервативным методам хирургического лечения. Необходимо заметить, что неподвижность голосовых складок и фиксация перстнечерпаловидных суставов представляют собой две разные сущности, поскольку истинные голосовые складки могут быть неподвижными из-за сдавления опухолью или из-за прорастания ее в окологолосовое пространство. Взятие биопсии может быть затруднено из-за предшествующих курсов лучевой терапии, а материал, взятый с поверхности опухоли, может оказаться недостаточно информативным для постановки точного диагноза патоморфологом. К сожалению, биопсия глубоких слоев на фоне предшествующей лучевой терапии может вести к развитию отека дыхательных путей, в некоторых случаях и к хондронекрозу (при поражении опухолью хрящевого скелета гортани). Поскольку картина при хондронекрозе может очень напоминать рецидив рака, диагностировать злокачественное новообразование бывает достаточно сложно. Наконец, у пациентов с выраженной обструкцией дыхательных путей, у которых диагноз был подтвержден экспресс-методом при выполнении микроларингоскопии, опухоль можно частично удалить с помощью гортанного микродебридера. Это позволит достичь симптоматического улучшения функции дыхания у потенциальных кандидатов в группу органосохраняющего лечения.
в) Дифференциальная диагностика рака гортани. Как уже упоминалось ранее, в большинстве случаев рак гортани представлен плоскоклеточным раком, но поскольку в данной области могут развиваться самые различные патологические процессы, для подтверждения диагноза всегда необходима биопсия. Несколько заболеваний могут иметь схожую клиническую картину с раком гортани. К ним относятся, например, некоторые системные заболевания с нарушением метаболизма коллагена (саркоидоз, амилоидоз, гранулематоз Вегенера), при каждом из которых в просвете гортани может возникать патологическая ткань. Выраженным отеком гортани, имитирующим рак, могут сопровождаться ларингоцеле, пролабирующие в просвет гортани. Хирургу всегда следует проявлять бдительность при обнаружении ларингоцеле у пациента с большим стажем курения, поскольку в этой группе больных ларингоцеле может сосуществовать с раком. В некоторых случаях ВПЧ-ассоциированый папилломатоз гортани взрослых может выглядеть как плоскоклеточный рак. Хоть и редко, но в гортани отмечаются и другие доброкачественные эпителиальные повреждения, такие как опухоли малых слюнных желез. Также встречаются доброкачественные опухоли мезенхимального и нейроэктодермального происхождения (зернисто-клеточные опухоли, рабдомиомы, параганглиомы, липомы, гемангиомы и другие, более редкие опухоли). Наконец, при подозрении на персистирование или рецидив рака после химиолучевой терапии, следует помнить о вероятности развития остеорадионекроза гортани. Несмотря на вызывающий подозрения выраженный отек, серийные биопсии могут быть и отрицательными даже при развитии обструкции дыхательных путей.
– Также рекомендуем “Методы консервативного лечения рака гортани – без операции” Оглавление темы “Болезни глотки и гортани”:
|
Источник