Дети сотрясение мозга рвота

Дата публикации 30 ноября 2018Обновлено 19 июля 2019
Определение болезни. Причины заболевания
Сотрясение головного мозга (СГМ) — основная клиническая форма лёгкой черепно-мозговой травмы (ЧМТ), в частности, диффузного повреждения паренхимы мозга. Она занимает первое место среди всех травм детского возраста, требующих лечения в стационарных условиях.
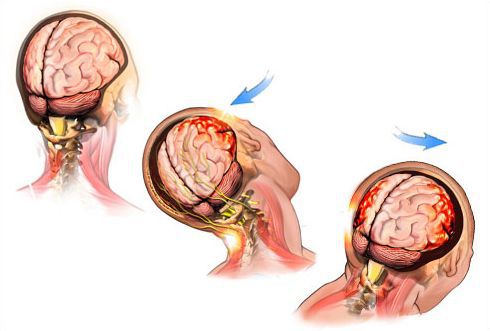
По данным эпидемиологических исследований, ЧМТ у детей и подростков во многих странах достигает 200 случаев на 100 тысяч человек. Причём ЧМТ чаще встречается у лиц мужского пола (до 70 % всех случаев).[7]
Выделяют две возрастные группы с большим риском получения черепно-мозговой травмы:
- дети до 5 лет;
- пациенты от 15 до 25 лет.
У детей с первого года жизни начинается высокая двигательная активность, появляется стремление всё узнать, попробовать, добраться до различных мест. Это проходит на фоне несовершенства моторных навыков и координации движений, сниженного чувства опасности и переоценки физических возможностей, что и приводит к появлению травмы.
Основными причинами возникновения сотрясения мозга в детском возрасте являются:
- травмы в процессе рождения;
- падение младенцев и детей до трёх лет с кроватей, пеленальных столов, из рук родителей, колясок и т. п.;
- нарушение координации в результате непропорционального физического развития тела у детей до трёх лет (большой вес головы) и падение вниз головой при резком ускорении или торможении (в этом возрасте дети ещё не научились страховать себя руками во время падения);
- удары при падении детей 4-7 лет с высоты (детских горок, качелей, подоконников или деревьев);
- нарушение правил дорожного движения и автомобильные аварии с нефиксированным ребёнком в специальном автомобильном детском кресле;
- нарушение техники безопасности и отсутствие/неисправность спортивной экипировки во время подвижных игр и спортивных соревнований.

При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы сотрясения головного мозга у детей
Сотрясение мозга у детей и взрослых протекает по-разному.
К основным признакам, свидетельствующим о СГМ во взрослом возрасте, относятся:
- кратковременное нарушение сознания;
- посттравматическая амнезия (длится несколько секунд или минут, но не более часа);[4][10]
- головная боль ( сдавливающая или сжимающая);
- жалобы на головокружение и тошноту, не связанную с приёмом пищи (причём чувство тошноты обычно взаимосвязано с выраженностью головной боли);
- учащённое дыхание, рвота, нарушение сердечного ритма;
- симптомы нарушения вегетативной нервной системы:
- общая слабость;
- стойкое повышение давления (не столько из-за самой травмы, сколько из-за перенесённого стресса);
- бледность лица или гиперемия (приливы крови);
- повышенное потоотделение рук и ног;[2][3]
- неврологические проявления (более выражены в первые часы и дни после травмы):[5]
- расширение или сужение обоих зрачков при сохранении живых рефлексов на свет;
- асимметрия сухожильных и кожных рефлексов;
- мелкий горизонтальный нистагм (частое колебательное движение).
Симптомы СГМ у детей с момента травмы появляются не сразу. [9] В момент травмирования отмечается бледность кожных покровов (прежде всего лица) и тахикардия. В динамике возникает головная боль, вялость и сонливость, рвота, беспокойство, капризность, расстройства сна, срыгивания во время кормления.
У детей дошкольного возраста, в отличие от взрослых и детей старше семи лет, посттравматическое состояние протекает без утраты сознания, отмечается лабильный пульс, горизонтальный нистагм, снижение корнеальных рефлексов (при лёгком прикосновении к роговице глаза веки не смыкаются), изменение мышечного тонуса (чаще гипотония), повышение или понижение сухожильных рефлексов, повышение температуры до 37,1-38,0°C.
Состояние ребёнка обычно улучшается на 2-3 день после СМГ, тогда как у взрослых симптомы регрессируют на 5-9 сутки с момента травмы.[9]
Патогенез сотрясения головного мозга у детей
Механизм СГМ у детей обусловлен ударным ускорением и инерциальной травмой.[1]
Ускорение, придаваемое мозгу в момент ЧМТ, служит основным составляющим патогенеза его сотрясения как при опосредованном (инерциальном травмировании), так и при прямом (ударном) воздействии механической энергии на голову.
Согласно современным представлениям, при любой закрытой черепно-мозговой травме в её патогенез вовлекаются все отделы головного мозга, что приводит к нарушению связей между нейронами.
Считается, что в основе клинического проявления СМГ лежит асинапсия — временное нарушение связей клеток мозга (преимущественно функциональное).[8] Исследования ряда авторов подтвердили, что морфологическим субстратом СМГ является нарушение синаптического аппарата. В более тяжёлых случаях к ним присоединяются нарушения ультраструктуры осевых цилиндров нейронов — аксонов.[8][9]
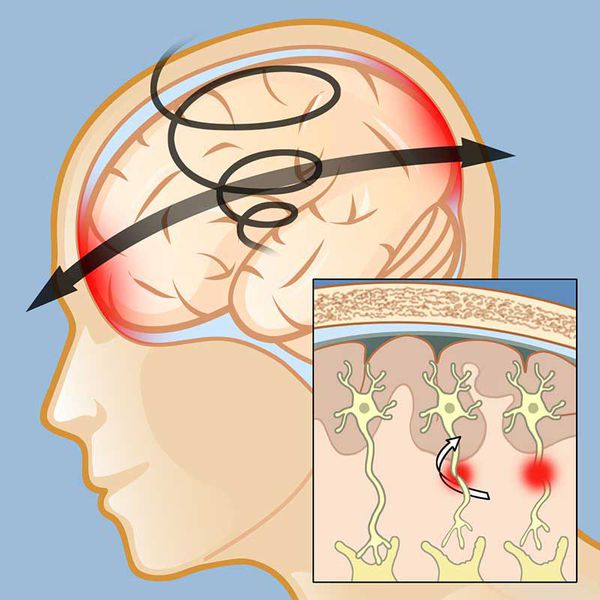
В основе формирования клинических синдромов СГМ лежат нарушения в срединностволовых структурах мозга и ретикулярной формации, а также расстройства корково-подкорковых взаимоотношений.[1][11] Вовлечение в патологический процесс стволовых образований приводит к страданию как специфических, так и неспецифических систем мозга, проявляющихся в виде различных вегетативных и нейропсихических нарушений.
Классификация и стадии развития сотрясения головного мозга у детей
По степени тяжести СМГ бывает:
- лёгким — сохранение симптомов менее 20 минут;
- среднетяжёлым — от 20 минут до 6 часов;
- тяжёлым — от 6 до 48 часов;
- крайне тяжёлым — более 48 часов.
Ряд авторов отмечает, что у детей раннего периода жизни и дошкольного возраста потеря сознания может отсутствовать.[1]
Детская шкала комы (для детей, младше четырёх лет) позволяет оценить степень угнетения сознания:
- Открывание глаз:
- произвольное — 4 балла;
- как реакция на голос — 3 балла;
- как реакция на боль — 2 балла;
- отсутствует — 1 балл.
- Речевая реакция:
- ребёнок улыбается, ориентируется в пространстве, реагирует на звук, следит за движениями, отзывчив — 5 баллов;
- ребёнка можно успокоить, отзывчивость неполноценная — 4 балла;
- во время плача малыш ненадолго успокаивается, стонет — 3 балла;
- плачет и не успокаивается, беспокойство не проходит — 2 балла;
- не реагирует на попытку успокоить — 1 балл.
- Двигательная реакция:
- выполняет движения по команде — 6 баллов;
- отталкивает в ответ на болевое раздражение — 5 баллов;
- отдёргивает конечности на болевое раздражение — 4 балла;
- патологическое сгибание как ответная реакция на болевое раздражение (декортикация) — 3 балла;
- патологическое разгибание как ответная реакция на болевое раздражение (децеребрация) — 2 балла;
- движения полностью отсутствуют — 1 балл.
У пострадавших с лёгкой ЧМТ после травмы сознание ясное (15 баллов) либо отмечается депрессия сознания до степени умеренного оглушения (13-14 баллов). Сотрясения могут проявляться кратковременным угнетением сознания (от 1-2 секунд до нескольких минут), причём чаще в момент оглушения (сопора).
В клиническом течении ЧМТ принято выделять три периода:
- острый — первые 2-10 недель после травмы;
- промежуточный — от 10 недель до 6 месяцев;
- отдалённый — от 6 месяцев до 2 лет и более.
Течение и проявления ЧМТ во всех её периодах во многом зависят от фона, на котором произошла травма.
Осложнения сотрясения головного мозга у детей
Несмотря на то, что сотрясение у детей не приводит к структурным изменениям в мозге, последствия могут быть весьма тяжёлыми. Так, при отсутствии своевременной диагностики и лечения могут развиться такие осложнения, как отёк головного мозга, внутричерепная гематома, эпилептические приступы.[6][10]
Наиболее частыми последствиями СГМ у детей являются:
- нарушение формирования навыков чтения (дислексия), письма (дисграфия) или счёта (дискалькулия);
- школьная дезадаптация, когнитивные и речевые нарушениями, эмоциональные и поведенческие трудности;
- проблемы с обучением, освоением школьной учебной программы (знания имеют отрывочный характер);
- невнимательность во время проведения занятий, ухудшение памяти;
- неопрятность в одежде и в личной гигиене, быстрое “охлаждение” к начатому делу;
- затруднения в использовании полученной информации, построения выводов и заключений;
- в отдалённом периоде ЧМТ — затруднение социальной адаптации в связи с эмоциональными вспышками или агрессией;[2][10]
- мигрень, нервозность, бессонница, беспричинное чувство страха и тревоги, развитие неврозов.
Диагностика сотрясения головного мозга у детей
В диагностике СГМ необходимо учитывать характер получения травмы и опрос свидетелей происшедшего. В ряде случаев о сотрясении могут свидетельствовать следы травмы на голове и психологическое состояние ребёнка.

Поскольку признаки сотрясения мозга у ребёнка не очень отчётливые, важным значением в диагностики обладает изменение симптомов в динамике. Их исчезновение через 3-7 суток — веский повод для подозрения именно на СМГ.
Отличие СГМ от ушиба и других форм травматической патологии:
- отсутствие переломов костей черепа;
- давление и состав спинномозговой жидкости без изменений;
- М-эхо без смещений;
- КТ и МРТ без травматических отклонений в паренхиме вещества мозга и в ликворосодержащих внутричерепных пространствах.
Для определения степени тяжести ЧМТ оценивается:
- продолжительность потери сознания в острой фазе травмы (если оно возникло);
- длительность посттравматической амнезии (при наличии) и оценка состояния жизненно важных функций;
- степень угнетения сознания на момент осмотра (детская шкала комы Глазго).
Объективизации сотрясения головного мозга в острой фазе ЧМТ могут косвенно способствовать электроэнцефалография и офтальмоскопия. Широкое распространение в диагностике ЧМТ у детей получила нейросонография (УЗИ головного мозга).
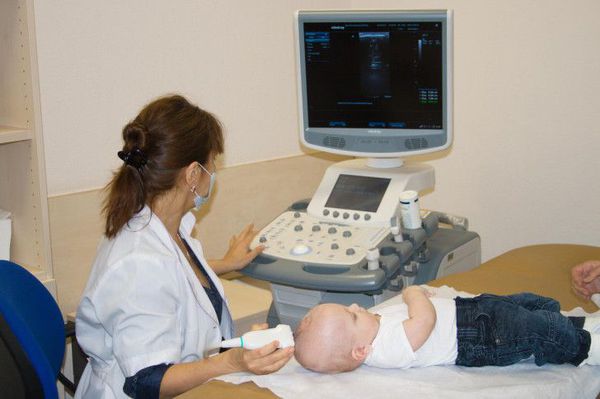
УЗИ головного мозга проводится детям с первого дня жизни и до периода закрытия большого родничка, являющегося акустическим окном, через которое можно визуализировать состояние всех структур головного мозга. При проведении исследования оценивается ликворная система (боковые желудочки, сосудистые сплетения, III и IV желудочек, затылочная цистерна), талямусы, мозжечок, паренхима мозга, мозговой кровоток, наличие свободной жидкости между паренхимой мозга и черепной коробкой, а также кости черепа.
Данное исследование, позволяет исключить изменения со стороны мозга после перенесённой травмы — отёк паренхимы, смещение срединных структур, переломы костей черепа, очаги контузии мозга и внутричерепные кровоизлияния.[5][13]
УЗИ-признаки травмы головного мозга, исключающих СГМ:
- при отёке паренхимы головного мозга — снижение эхогенности паренхимы мозга в первые часы после травмы, её повышение в динамике и нормализация на 6-7 сутки.
- при ушибах головного мозга — наличие в паренхиме мозга гиперэхогенных включений на фоне общего снижения эхогенности тканей паренхимы (внутричерепные гематомы имеют более повышенную эхогенность).
- при тяжёлых ушибах мозга:
- участки паренхимы мозга изоэхогенного характера, видимые только за счёт их добавочного объёма;
- участки добавочного объёма с умеренным повышением эхогенности и нечётким контуром;
- участки добавочного объёма с чётко отграниченным контуром и интенсивным повышением эхогенности.
- участки добавочного объёма с резким повышением эхогенности.
- при эпидуральных гематомах — чётко отграниченный участок веретенообразной формы, прилежащий к кости черепа, повышенной или несколько сниженной эхогенности, смещающий структуры головного мозга;
- при субдуральных гематомах:
- локальные изменения границ плотности (чаще веретенообразной формы), захватывающие всё полушарие;
- хронические субдуральные гематомы с пониженной эхогенностью;
- при внутримозговых гематомах:
- стадия гиперэхогенности — длится до 8-10 дней;
- стадия анизоэхогенности — отличается появлением в центре очага зон сниженной эхогенности с увеличением размера в динамике (10-30 дней после травмы);
- анэхогенная стадия — визуализируются только косвенные признаки объёмного процесса (1-2 месяца);
- стадия последующих резидуальных изменений с формированием кист или зон атрофии головного мозга.
- при внутрижелудочковых кровоизлияниях, вызванных травмой — наличие внутрижелудочковой гиперэхогенной зоны, расширение просвета боковых желудочков и изменение формы сосудистого сплетения (встречаются редко, обычно возникают при наличии множественных гематом).[5]
Нейросонография позволяет также выявить и не часто встречающиеся варианты расположения гематом — задняя черепная яма, полюс лобной доли со смещением эхоструктур головного мозга и “плюс ткань” эффектом, наличием свободной жидкости по передней поверхности паренхимы мозга. В случае расположения гематомы в задней ямке черепа отмечаются признаки появления гидроцефалии — расширение боковых желудочков головного мозга и III желудочка мозга.[5]
Лечение сотрясения головного мозга у детей
Все пациенты с ЧМТ, даже с лёгкой степенью, подлежат госпитализации в стационарные условия для уточнения первичного диагноза.
В современной литературе, посвященной СГМ, ряд авторов[1][2][6] рекомендует устанавливать пострадавшим постельный режим на 1-3 суток. С учётом особенностей клинического течения этот период можно увеличить на 2-5 суток. После этого при отсутствии осложнений выписка возможна на 10-14 день. При этом должна быть обеспечена возможность периодического врачебного контроля и повторной госпитализации при возникновении опосредованных осложнений.
Медикаментозное лечение при сотрясении мозга не должно быть агрессивным.[1] Оно направлено на оптимизацию функционального состояния головного мозга и снятие симптоматики. Спектр назначаемых лекарств при поступлении в стационар включает в себя анальгетики, седативные средства и снотворные препараты (преимущественно в таблетированной форме).
Проводится метаболическая терапия для улучшения мозгового кровообращения. Предпочтительно сочетание вазотропных и ноотропных препаратов.[2]
Для предупреждения возможных осложнений при благополучном завершении СГМ требуется амбулаторное наблюдение у невролога на протяжении года по месту жительства.
Прогноз. Профилактика
Сотрясение мозга является, как правило, обратимой клинической формой ЧМТ. Поэтому в 80-97% случаев[6] СГМ завершается выздоровлением ребёнка с полным восстановлением всех функций организма, но при условии соблюдения режима в остром периоде и отсутствии отягощающих травму обстоятельств.
У некоторых детей после острого периода сотрясения наблюдаются проявления посткоммоционного синдрома:
- нарушения когнитивных функций (снижения концентрации внимания, ослабление памяти) и лабильность психики (депрессия, раздражительность, чувство тревоги);
- отклонения в физическом благополучии (головокружение, головные боли, нарушение сна, быстрая утомляемость, раздражительность от звуковых и световых источников).
В динамике спустя 3-12 месяца после перенесённого ЧМТ эти симптомы исчезают или существенно снижаются.
Профилактика сотрясения мозга предполагает:
- использование спортивной экипировки и защитного шлема во время занятий спортом (борьбы, бокса, хоккея, катания на коньках, велосипеде или роликах);
- пристёгивание ремней безопасности специальных детских кресел в автомобилях;
- соблюдение правил дорожного движения;
- обустройство дома мебелью, безопасной в эксплуатации;
- поддержание чистоты в помещениях (сразу вытирать жидкость, разлитую на пол);
- соблюдение мер безопасности на уроках физической культуры и трудового обучения, а также правил санитарных требований к устройству, оборудованию и содержанию жилых помещений в детских учебных и воспитательных учреждениях.
Источник
Источник
2014-09-14
, . , , , , . , , . , . , , .
2015-01-04
9 , , , , , , . …
2015-03-01
, , , . ! ? ,
2015-06-15
, . , – , .
2015-06-28
. . . . . . . ???
2015-06-28
– – !
, , , .
, – ! .
, , / . …
, , , . !
, , . , . .
2015-06-28
! – – 10 , . !!!
4 , , , , !
( ) – – , , , – . – .. “” 4 , .
– , . . , , , – . . .
2015-07-18
! 3.9 , , !!! 2-3, , . . , 37,5 . 37,2 37,5 !!!!! ?
2015-07-18
, . , 3 .
, 3-5 ( ). , , , , , .
2015-09-19
! 1,5 – ( “”) . ” ?”. . , . . , – , . ? , , .
2015-12-27
. , . , – , . , . 2,6 , . , ? .
2015-12-27
, . , , , , , . , .
2016-01-07
2,5 , , . , . , , . . ?
2016-01-07
, , , , . , .
2016-01-14
! 6 , . , , , . 3, . , , . .. , !! , , ? , ? , ? !
2016-01-15
, . , , , .. , , , . , , . .
> ?
, , . , .
2016-03-30
! 3 10 . , . , . . . ? .
2016-03-30
, . , , , . , .
2016-05-03
, 2.2 ( , ), , 2 . , , . , . . . , . , , . , . .
> , , , . , – .
2016-05-03
, . . , , , , , .
2016-05-04
! , . , , , . 6 , , . ? . !
2016-05-04
, , .
2016-05-10
. . 4,5 , . , . 9 . . . . , . ? .
2016-05-10
, . 9 .
2016-05-18
, 1 4 . . , , , . , . . , ( , , ). . , , , , . , , . , . !!! !!! , . ( ). . ? . ? ?
!
2016-05-18
, . , . , .
2016-05-31
. . . 1,3. . . ?
2016-05-31
, , , , .
2016-06-05
, 6 , , , , , /, , 1 ! , , ! , , ! , ? , .
2016-06-05
, . . , . , , .
2016-06-09
! 1 9 . , , ! 5 , ! , , , , !! ?
2016-06-09
, .
2016-07-06
, 4 , , . , . , . . 2 , , . . . , , . ?
2016-07-06
, , . . .
2016-07-24
! 9 . 2 . . 5 . – . , . , . , , . , , . – . 2 , , 37,7. 2 . – , , . , , ? ?
2016-07-24
, , , , . , . , , .
2016-08-09
, , 6 , , , , . , , . , , . , “”. , . . – , – , , – . , , . , , . . ?
2016-08-09
, , , , .
2016-08-21
, 4.7. , , , . , , , , , . . . , , . .
2016-08-21
, . . , .
2016-09-04
! 1 4 4 . , , 40 . 5, 10 . , . , . ? , ? , ? .
2016-09-04
, 4 , . , , , . , .
2017-04-16
, 2 , , , , , , , , ?
2017-04-16
, ( ), , .
2017-05-09
3 , , , , , , , , , , , . , , 400 . 5 , .
2017-05-09
, , .
2017-05-22
6 . . , . , . . . . . . . 37. . . . , . , . . . ,. .
2017-05-22
. , . . , , . , , . , , , .
2017-05-26
1,6 , . , . . , , . , , . . . . ? . .
2017-05-26
, , .
2017-05-27
1 3 , . . , , . , . ?
2017-05-27
, , .
2017-05-27
, 2 , 4 , . , , , , , . , , , , , . . – ?
2017-05-27
, .
2017-05-27
. ?
2017-05-27
, .
2017-06-01
, 1.2 , , . . (), . , , , . , . : . , . . . , ? .
2017-06-01
, . , , , , , , , , , . , .
2017-06-12
2,9.. , , … , , … 2 … 36,9-37,2 , . ( ) ( ). , . , , , …. , ? …
2017-06-12
, , . , , , . , . , .
2017-06-12
! 10 , 6-7 , . . – , 8 . , , ? , .
2017-06-12
, , , . , .
2017-06-18
! 2 , , , . , . , , . . , , , , . , – . . , , . , . , ? !
2017-06-18
, , . , .
2017-07-01
! 5 . . . . , . . , . , , . ? !
2017-07-01
, , .
2017-07-07
! 50 , . : , . . … …
2017-07-10
, ! ( 7 ) , , , , . , , , , , , , . , , , 40, ( 2 , 2) , , -, . , , , ?
2017-07-10
, , .
2017-07-15
, . . 14 2, 9 . . , , , . – , , . , , , , , , ?
2017-08-01
! 1,9 , , , , , , , , . , , 38, 37,3-37,5, , t 39 . , , , , t 35,7-36,3. ?!!!!
2017-08-01
, , , , . , .
2017-08-21
! )
3 , . , , , . 37,6 – , , , . , , . , , , ?
2017-08-21
, , . , , , . , .
2017-08-28
, 3,11 ! ?
2017-08-28
, , . , .
2017-08-31
. 5 , . (4 ). , . , . ( ), . . , , ?
2017-08-31
, , .
2017-09-09
, 2.4 , , , , . , , , ?
2017-09-09
, , , .
2017-09-22
, ! 3 1 . 3 . , , . , , . , , . . , . , . , , , , . , . , . , , . , , , , … , , , . ? 2 – – ? ! !
2017-09-22
, , . , , .
2017-10-03
8 , . 40 , , , . , , – , . ?
2017-10-19
, , , , , , . 1, 10, . , . . . 5- . . , , , . , . 2 37, . , ? , . ? 1,5 , . , , . , ..
2017-10-19
, . . . . , , . ( , ) . . , .
2017-11-24
! 1.3 , , , , , , , , , , , 1.5 , , , , , .
2017-11-24
. , . , .
2017-11-26
4 , , , , 10 , , , , . ?
2017-11-26
. , .
2017-12-11
8 , +, , . ?
2017-12-11
, , . , , , , . , ..
2018-01-06
, 3- , , , / . !
2018-01-06
, .
2018-01-12
, 6 , . , , ( ). 7 , , . . , … , , .
? ., ? ?
2018-01-12
, , . .
2018-03-03
. 7 , ( ), . . . 15 . . , ( ) , , , , .? , . 3 ( ).
2018-03-03
, , . , . , .
2018-03-04
, , , , . , , ( ). , . ( , ). . , . , . ? ?( ) , 7 , . , , .? .
2018-03-04
. , . .
2018-03-18
. . . . .
2018-03-18
. .
2018-05-30
3,5 , , . , . 1,5 , , , . – , , , . , , . , .. 90 . 2 . , . , , . . , ? 90 ? , . ? , , , , , , . , . , , .. .
2018-05-30
90 . , . , . , . , .
2018-06-04
2 . . 4 , , . 11.30 . 14.00-15.00 . , . .
2018-06-04
, .
2018-06-20
. 1,5 . . . . . () . . , , 37. ?
2018-06-20
. , , .