Что такое монохордит гортани
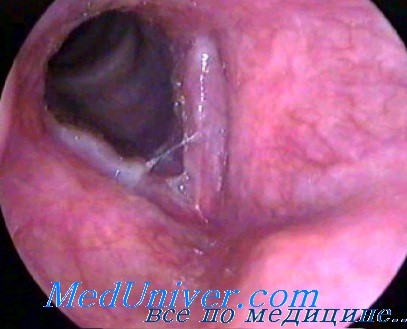
Вазомоторный монохондрит гортани. Аллергические заболевания гортани – нарушения голоса при аллергияхНа границе между специфическими воспалениями гортани и ее функциональными заболеваниями находится болезненное состояние, характеризующееся гиперемией одной из голосовых связок (monochorditis vasomotoria). В связи с функциональной перегрузкой могут возникнуть вазомоторные расстройства и как их следствие — гиперемия и отёк одной из голосовых связок. Это заболевание часто встречается у певцов, ораторов, офицеров-командиров и вообще у всех тех лиц, работа которых требует постоянных голосовых усилий, поэтому его причисляют к группе профессиональных заболеваний. Умение отличать это заболевание от начальной стадии туберкулёза, характеризующейся инфильтратом, охватывающим одну из голосовых связок, имеет большое значение для установления правильного диагноза, лечения и успокоения больного. Начальная стадия туберкулёза гортани не сопровождается болевыми ощущениями, на первый план в этом периоде выступают лишь нарушения голоса, в связи с этим могут возникнуть диагностические ошибки. В целях дифференциальной диагностики распыляют в гортани 5% раствор кокаина с адреналином, если патологические изменения голосовых связок имеют туберкулезный характер, то состояние их под влиянием раствора кокаина не изменяется, гиперемия же и отёк, возникшие вследствие функциональных причин, исчезают. Решающее значение, для установления окончательного диагноза имеет исследование легких, крови, мокроты. При стробоскопическом исследовании как при туберкулёзном процессе, так и при функциональной гиперемии одной из голосовых связок обнаруживается полное отсутствие колебаний. Аллергические заболевания гортани – нарушения голоса при аллергияхНарушения голосового аппарата у лиц, пользующихся по характеру своей профессии голосом, могут быть проявлением аллергических реакций. Многие заболевания, причины которых в течение долгого времени не удавалось установить оказались аллергическими. Аллергические заболевания у детей встречаются гораздо чаще, чем у молодёжи. Количество их снова возрастает у взрослых и имеет обычно тесную связь с условиями труда; в связи с этим аллергические заболевания относят к категории профессиональных. Для пекаря аллергеном может быть мука или лишь некоторые ее сорта, для фармацевта — фармакологические средства, вдыхаемые во время приготовления лекарств, или же воздействующие на кожу рук и т.д. Организм может быть сенсибилизирован по отношению не только к одному, но и к нескольким аллергенам. Многие авторы считают, что это заболевание имеет наследственную природу. При сборе анамнеза следует особое внимание обратить на болезни, которые перенесли родители, а также выяснить, не было ли у больного в детстве каких-либо аллергических реакций. Если врач внимательно проанализирует все заболевания, которые больной перенес, начиная от раннего детства, то может оказаться, что уже тогда возникали аллергические реакции, например, крапивница; возможно появлялись они и в более поздние годы, но не были интенсивными и поэтому больной не обращался к врачу. Субстанциями, вызывающими аллергические реакции (аллергенами), могут быть различные вещества. Как аллергены могут действовать слишком высокая или же слишком низкая температура, пыль с ковров, портьер, костюмов, сценических декораций, вещества, входящие в состав как жирных, так и порошкообразных гримов. Пищевыми аллергенами являются чаще всего белки и некоторые фрукты: черника, земляника и клубника; реже аллергические реакции могут возникнуть при употреблении в пищу сравнительно легко усваивающихся продуктов: цветной капусты, спаржи. В тех случаях, когда в организме развивается какой-нибудь инфекционный процесс, роль аллергенов могут играть бактериальные токсины. Иногда аллергическое заболевание появляется в связи с простудой.
Происходит это потому, что для аллергического состояния характерна специальная повышенная чувствительность к температурным колебаниям. Достаточно, например, перейти из тёплого помещения в холодное или же наступить босой ногой на холодный пол, чтобы появились симптомы, напоминающие катарр верхних дыхательных путей. Реже встречается сенсибилизация по отношению к различным видам лучей, например, только к ультрафиолетовым, или же вообще к солнечным, однако многие считают, что эти факторы не являются сами по себе аллергенами, они лишь создают условия для развития аллергической реакции. Кроме форм заболевания, характеризующихся типичными изменениями на коже и слизистых оболочках (крапивница, сенный насморк, астма, конъюнктивит), существуют скрытые формы, проявлящиеся лишь при воздействии на организм отрицательных моментов, и прежде всего под влиянием инфекции. Острые инфекционные заболевания, главным образом вирусные, как, например, грипп, а также хронические: сифилис, туберкулез, а также заболевания с невыясненной этиологией: эндокардит, полиартрит, могут активировать скрытые формы аллергии. Изменения, аллергического характера, на слизистых оболочках предрасполагают к инфекционным заболеваниям гортани и усложняют их течение. Инфекционные заболевания в таких случаях часто принимают хронический характер. Согласно Cichocka-Szumilin, субстанции, вызывающие аллергические реакции, могут проникать в организм различными путями; природа и характер этих субстанций могут быть разнообразными. Автор описывает следующие субстанции и пути их проникновения в организм: Аллергены могут находиться не только в окружающей больного среде (экзогенные аллергены), ими могут быть бактериальные токсины, вредные субстанции, образующиеся вследствие нарушения обмена веществ или же ослабления барьерной функции печени (эндогенные аллергены). В связи с этим при аллергических заболеваниях необходимо тщательно обследовать целый организм. Изменения аллергического характера могут иметь место и в гортани. Там могут возникнуть отёки слизистой оболочки, покрывающей голосовые связки и область перстне-черпаловидных хрящей. При незначительной гиперемии истинных голосовых связок отмечается резко выраженный отёк ложных голосовых связок, которые покрывают истинные. Аллергическим состояниям гортани сопутствуют обычно аллергические заболевания кожи и слизистых оболочек, однако, иногда аллергические заболевания гортани имеют скрытую форму. Предрасполагающими моментами для развития аллергических реакций в гортани являются невро-вегетативные расстройства, факторы психического порядка, эмоциональные моменты, нарушения функции желез внутренней секреции (климакс) и часто повторяющееся перенапряжение голоса. Аллергические заболевания могут быть причиной рецидивов хрипоты, возникновение которых больные объясняют резкими изменениями температуры, простудой или перегревом. В слизистой оболочке глотки, гортани и трахеи развивается процесс, напоминающий хроническое воспаление. На основании наших наблюдений мы пришли к заключению о том, что monochorditis vasomotoria возникает часто у больных, предрасположенных к аллергическим заболеваниям. Наиболее эффективным в таких случаях является антиаллергическое лечение. – Вернуться в оглавление раздела “отоларингология” Оглавление темы “Болезни гортани”:
|
Источник
Туберкулёз гортани характеризуется образованием в пораженных тканях очагов специфического воспаления. Это неизменный спутник туберкулёза легких. Он возникает из-за проникновения туберкулезной палочки из очагов заболевания. Туберкулёз гортани заразен, к потенциальным бактериовыделителям относятся больные активным туберкулезом, которые игнорируют лечение. Даже при благоприятном течении и применении современных методов лечения туберкулез гортани сложно поддается лечению.
Причины
В основном заражение происходит воздушно-капельным путем. Отдельные больные выделяют за сутки несколько миллиардов микобактерий. Находящиеся поблизости люди вдыхают их и заражаются.
Можно также заразиться через кровь или лимфу.
Благоприятствуют возникновению туберкулёза гортани:
- хронические заболевания лёгких;
- сахарный диабет;
- курение;
- алкоголизм;
- работа в загрязнённом воздухе.
Вследствие этих факторов ослабевает иммунитет, и организм человека не может справиться с кислотоустойчивыми микобактериями. Чаще болеют мужчины, у женщин в большинстве зарегистрированных случаев туберкулёз гортани выявляется во время беременности или после родов. К главной причине этого медики относят осложнения социально-экономической и экологической обстановки в стране.
Классификация туберкулёза гортани
Туберкулёзное поражение гортани встречается только у взрослых. Ему всегда сопутствует туберкулёз легких или других органов. Туберкулёз гортани классифицируется по местоположению и распространённости процесса и фазы в гортани, а также наличию бактериовыделения.
В соответствии с локализацией и распространённостью процесса в гортани
отмечают поражения:
- надгортанника. У больного начинают синеть кончики пальцев, появляется синюшность вокруг рта из-за нехватки кислорода;
- подголосового пространства. Это поражение негативно влияет на образование звука. Голосовые складки теряют упругость, утолщаются и укорачиваются;
- гортанных желудочков. Это поражение долгое время никак не проявляется;
- вестибулярных складок. Ограничивается их подвижность, поэтому дыхание становится затруднённым;
- межчерпаловидного пространства. Характеризуется резкими болями при глотании;
- черпаловидных хрящей. Это повреждение затрудняет вдох и выдох.
Также появляется монохордит – утомляемость голоса. Изменяется его тембр, со временем больному становится сложно говорить.
В соответствии с фазой туберкулёзного процесса
можно определить период болезни:
- на этапе инфильтрации начинает утолщаться слизистый слой глотки, появляются небольшие бугорки;
- на этапе изъязвления образуются зловонные опухолевые язвы с обильными кровавыми выделениями;
- на этапе распада появляется кашель со слизисто-гнойной мокротой, булькающие хрипы в легких, кровохарканье и выделение МВТ;
- затем следует этап уплотнения. Если уплотнение не происходит, болезнь находится в фазе ремиссии;
- рубцевание ведет к стойкому сужению просвета гортани.
У некоторых больных замечены случаи быстрого заживления туберкулеза гортани при своевременно начатом лечении. После проведенного курса начинает разрастаться молодая соединительная ткань, и туберкулезные изменения полностью исчезают.
По наличию бактериовыделения
Наличие бактериовыделения (МБТ+) – необходимый показатель опасности, заразиться туберкулезом можно только от больного, который выделяет микобактерии. Больные, не выделяющие микобактерии (МБТ-), не опасны для окружающих, так как болезнь проходит в закрытой форме.
Патогенез туберкулёза гортани
Туберкулез гортани начинается при общей интоксикации организма. В гортань возбудитель болезни в основном попадает аэрогенным путем, но нередко заражение происходит алиментарным путем. Инфекция при туберкулезе гортани проникает из мокроты легочного очага. Часто заражение происходит гематогенным путем, т. е. передается через кровь. Иногда инфицирование гортани происходит из лимфатических узлов.
Развитие туберкулёза гортани
Туберкулезный процесс в гортани принимает различные формы. Микобактерии внедряются слизистую ткань гортани и поражают организм человека.
Образование инфильтрата
При инфильтративных формах туберкулеза гортани утолщается слизистая оболочка гортани. Пораженный надгортанник опухает и нависает над входом в гортань в виде чалмы, закрывая проход. Жалобы на этой стадии случаются редко.
Формирование язвы
При прогрессировании инфильтративного туберкулеза гортани появляются воспаления, переходящие в язвы, постоянно увеличивающиеся в размерах.
Поражение хрящей
При прогрессировании болезни происходит патологический процесс с поражением хрящей и мышц. В отдельных случаях надгортанник может быть полностью разрушен.
Симптомы туберкулеза гортани
Чтобы своевременно распознать туберкулёз гортани, следует знать симптомы болезни. Уже в начале развития заболевания у больного появляются сухость и першение в горле, а также боли во время еды. Часто больной испытывает сильную одышку. Кашель весьма характерный: хриплый и беззвучный.
Через некоторое время у больного появляется озноб, повышается температура, дыхание становится затрудненным. Со временем начинает меняться голос, он становится сиплым, неприятным. Начинается кровохарканье, но это нехарактерный признак туберкулёза гортани.
Пациенты сильно худеют, так как прием пищи становится очень болезненным.
Если лечение не начато, начинается поражение хрящевых суставов.
Диагностика
Диагностику туберкулёза гортани проводит отоларинголог. После проведения ларингоскопии, прежде чем поставить окончательный диагноз, врач направляет пациента на лабораторные исследования, такие как:
- микроларингоскопия;
- анализ мокроты на КУБ;
- общий анализ крови;
- туберкулиновые пробы;
- RPR-тест;
- патоморфологическое исследование биоптатов из гортани, для определения эпителиоидных клеток.
В сомнительных случаях направляют на эндоскопическую биопсию и гистологические исследования.
Также врач-отоларинголог исследует голосовую функцию, проводит фонетографию, УЗИ, чтобы оценить деструктивные процессы и дифференцировать туберкулёз гортани от других схожих заболеваний: сифилиса, рака гортани, дифтерии, гранулематоза или доброкачественной опухоли.
Лечение туберкулёза гортани
Правильная диагностика этого заболевания вызывает большие сложности. Но в медицинском центре «Клиника К+31» благодаря современному высокоточному оборудованию для диагностики и лечения туберкулёза таких сложностей не возникает. Поэтому врачи могут поставить правильный диагноз, даже на ранней стадии заболевания и своевременно ликвидировать очаги болезни.
Врачи подбирают индивидуальное лечение для каждого пациента. Благодаря профессиональному и внимательному отношению докторов клиники «Клиника К+31» после проведённого курса лечения у пациентов восстанавливается голосовая и дыхательная функция и возвращение к нормальной жизни.
Источник
Образование опухоли в горле может быть обусловлено негативным влиянием различных факторов: химических веществ, излучений, канцерогенов и др. Под их влиянием нарушается структура клеток, в результате чего образуется опухоль. Новообразование в горле может иметь доброкачественный или злокачественный характер.
Особенности строения горла
Горло располагается в промежутке между четвертым и шестым шейными позвонками. Данный орган отличается сложным анатомическим строением и состоит из гортани, глотки, трахеи.
Гортань соединяется с глоткой, а затем и переходит в трахею. Благодаря гортани регулируются функции голосовых связок, в результате продуцируется речь и звуки.
Горло и гортань вместе выполняют следующие функции — защитную, голосообразующую и дыхательную.
Глотка является общим участком не только пищеварительной, но и дыхательной системы. Она располагается в задней части горла. По форме глотка напоминает трубку и выглядит как воронка. Ее поверхность выстлана слизистой оболочкой, которая помогает защитить от воздействия желудочного сока.
Глотка состоит из трех частей, а именно: носоглотки, ротоглотки, гортаноглотки. В ротовой полости горло и глотка сливаются. В горле имеются голосовые связки, хрящи и надгортанник.
Причины образования опухоли
Курение может стать причиной рака горла
Определенных причин, которые бы повлияли на развитие опухоли в горле не существует. Возникнуть образование в гортани может под воздействием определенных факторов.
Врожденная опухоль может возникнуть на фоне перенесенных заболеваний во время беременности: краснуха, корь, сифилис, микоплазмоз и др.
Повлиять также могут курение и употребление алкогольных напитков. Велика вероятность развития патологии при применении лекарственных препаратов, запрещенных при беременности.
Другие причины образования опухоли:
- Генетическая предрасположенность
- Вирусные инфекции в острой и хронической форме
- Нагрузка на голосовой аппарат
- Вдыхание раздражающих слизистую оболочку частиц
- Данная патология может наблюдаться у лиц, чья деятельность связана с работой в задымленном помещении.
К тому же способствовать развитию новообразования в совокупности с другими факторами может неправильная гигиена полости рта, употребление в большом количестве острой копченой пищи и др.
Следует отметить, что предрасполагающими факторами к развитию новообразования в горле могут быть некоторые заболевания: дискератоз, пахидермия, папилломы гортани.
Видео ознакомит с первыми признаками рака горла:
Доброкачественные опухоли
Существует несколько разновидностей доброкачественной неэпителиальной опухоли:
| Вид | Описание |
| Фиброма | Отличается медленным ростом, небольшим размером. Образование розового цвета на узкой ножке. Развивается из соединительной ткани. |
| Лимфангиома | Образуется из лимфатической системы на фоне расширенных лимфатических сосудов. Часто располагается на надгортаннике, в гортани и подскладочной области. Образование имеет желтоватую окраску. |
| Ангиома | Произрастает из кровеносных сосудов. Окраска фиолетовая и коричнево-красная. Чаще всего встречается на мягком небе, небных дужках, миндалинах, стенках глотки. |
| Липома | Образуется на надгортаннике, в желудочках гортани и других частях горла. Произрастает из жировой ткани. Может не проявляться или нарушает прохождение воздуха, в некоторых случаях до полной асфиксии. |
| Хондрома | Образуется из хрящевой ткани. При несвоевременном лечении может перерождаться в злокачественную опухоль — хондросаркому. Растет медленно без характерных симптомов. |
| Невринома | Опухоль нейрогенного происхождения и имеет связь с периферическими нервными стволами. Образование овальной формы, имеет плотно-эластическую консистенцию и никогда не кровоточит. Располагается преимущественно на боковой или задней стенке. Имеет широкое основание. |
| Миома | Характеризуется разрастанием мышечной ткани с образованием множественных узлов. Некоторые образования могут расти медленно, а другие — быстро, доставляя большой дискомфорт пациенту. |
К классу эпителиальных новообразований относят: папилломы и аденомы.
Диагностировать тип новообразования можно с помощью инструментальных методов.
Злокачественная опухоль
Существуют различные виды новообразования, которые могут образоваться в глотке, однако чаще всего встречается плоскоклеточный рак.
Злокачественное новообразование от доброкачественного отличается тем, что опухоль увеличивается в размерах. Характерные симптомы зависят от места локализации патологии.
При прогрессировании патологического процесса клинические признаки становятся специфичными. Больной чувствует боль при глотании и постоянно поперхивается из-за деформации надгортанника, который не закрывает полностью входа гортань.
Новообразование злокачественного характера быстро метастазирует в лимфатические узлы.
При прорастании опухоли в окружающие ткани больной испытывает не только боль при глотании, а также появляется охриплость, нарушение дыхание, приступы удушья, кашель со сгустками крови и др.
Признаки опухоли в горле у детей
Клинические проявления во многом зависят от степени поражения и места локализации новообразования. Первые признаки часто имеют сходство с простудными заболеваниями, а это затрудняет постановку диагноза.
У детей признаки новообразования в горле могут быть следующие:
- Общая интоксикация (головокружение, недомогание, бледность кожи и др.).
- Постоянная боль в горле.
- Затруднение при глотании.
- Изменение тембра голоса.
- Увеличение лимфоузлов.
Внутри гортани можно обнаружить белые пятна и маленькие язвочки. При прогрессировании патологии симптоматика ярко выраженная: резкое похудение, режущая боль в горле, боль в ушах, хронический кашель опухоль на шее, хриплый голос.
Признаки опухоли в горле у взрослых
На первых этапах характерные признаки отсутствуют, однако больной может жаловаться на повышение температуры тела, сонливость и постоянную усталость, слабость, утомляемость.
Отличительными особенностями доброкачественного образования являются:
- Медленное разрастание.
- Четкая выраженность границ.
- Ровная и гладкая поверхность.
- Ощущение дискомфорта при глотании.
- Першение в горле.
- Затрудненное дыхание.
Кроме того, может наблюдаться изменение голосового тембра и охриплость.
Стадии рака и их симптомы
Новообразование может протекать в нескольких стадиях, каждая из которых имеет свои характерные признаки:
| Стадия | Клиническая картина |
| Нулевая | Образование незначительного размера и выявить его практически невозможно из-за отсутствия клинических признаков. |
| Первая | Опухоль маленького размера, поражающая слизистую, располагается только на одном участке. Метастазов и характерных признаков развивающейся патологии не наблюдается. При обращении к врачу на начальной стадии прогноз благоприятный. |
| Вторая | Новообразование распространяется на всю область органа. Наблюдается поражение голосовых связок, изменение голоса, шумное дыхание. Метастазирование не развивается. Избавиться от патологии можно хирургическим методом или облучением. Прогноз у пациента удовлетворительный при своевременном обращении к врачу. |
| Третья | Патогенные клетки поражают соседние ткани. Наблюдаются метастазы в лимфоузлах. Они могут увеличиваться до 3 см со стороны пораженной области. |
| Четвертая | Метастазы кроме лимфатических узлов поражают отдаленные органы. Симптоматика ухудшается и в организме происходят необратимые процессы. Последняя стадия поддается лечению очень плохо. В этом случае больному помогает паллиативное лечение, которое направлено на улучшение качества жизни и поддержки больного и его родственников. Выделяют подтипы 4 стадии — А, В и С. Они обозначают место поражения патогенными клетками за пределами горла. |
Как можно диагностировать опухоль горла?
Диагностировать рак можно по результатам анализа крови на онкомаркеры
Больной в обязательном порядке должен сдать анализ крови и анализ на онкомаркеры SSC и CYFRA 21-1. По результатам лабораторных анализов можно выявить наличие опухоли, однако невозможно определить ее локализацию.
В качестве дополнительных методов могут назначить лабораторные анализы, однако они малоинформативны. Результаты могут указывать на воспалительный процесс и врач назначит соответствующее лечение.
Необходимо провести дифференциальную диагностику, которая заключается в проведении следующих мероприятий:
- Прямая и непрямая ларингоскопия.
- Фиброларингоскопия.
- Прямая микроларингоскопия.
Также пациенту может быть назначено проведение рентгенографии, магнитно-резонансной и компьютерной томографии. Диагноз подтверждается только после гистологического исследования небольшого фрагмента слизистой гортани.
Откуда берется рак можно узнать из видео:
Можно ли нащупать опухоль?
Во время визита к врачу проводится осмотр и пальпация в области шеи. Это всегда проводится, так как при развитии новообразования можно отметить деформацию шеи и смещение хрящей.
При пальпации врач может отметить округлое образование с четкими краями и плотной консистенции.
Такой метод диагностики как пальпация отличается небольшой точностью. Нащупать опухоль можно в том случае, если она расположена в верхней части горла. Также во время пальпации можно обнаружить увеличение лимфатических узлов.
Лучевая терапия и химиотерапия
Химиотерапия
Облучение при злокачественной опухоли может проводиться в качестве самостоятельного метода или если имеются противопоказания к хирургическому лечению. При химиотерапии происходят генетические мутации в патологических клетках, что предотвращает их быстрое размножение.
Лучевое лечение обычно длится в течение 2 месяцев. Для больного обычно назначается 5 сеансов в неделю. Такой метод лечения противопоказан, если новообразование прорастает в пищевод, кровеносные сосуды, а также при наличии большого количества метастазов.
При химиотерапии больному назначают специальные сильные препараты, которые губительно воздействуют на раковые клетки. Данный метод лечения проводится до лучевой терапии или после оперативного вмешательства. Это необходимо для того, чтобы уничтожить оставшиеся раковые клетки.
Для химиотерапии назначаются следующие препараты: Цисплатин, Блеомицин, Доцетаксел, Ифосфамид и др.
После применения химических препаратов опухоль уменьшается в размере, клетки перестают делиться. Препарат вводится внутривенно и распространяется по всему организму. Такой метод лечения имеет множество побочных реакций.
Хирургическое лечение
Избавиться от новообразования в горле можно несколькими способами:
| Способ | Особенности |
| Лазерная резекция | Предполагает удаление опухоли под воздействием лазера. Вместе с удалением образования происходит коагуляция сосудов. Следует отметить, что после процедуры отсутствует кровотечение. Лазерное воздействие обычно используют при 0 или первой степени рака горла. |
| Проведение хордэктомии | Заключается в частичном или полном удалении голосовых связок. В первом случае после операции может появиться охриплость, а во втором — потеря голоса. |
| Ларингоэктомия | Хирургическая операция, при которой удаляется гортань. Такое серьезное вмешательство обычно проводится на третьей или четвертой стадии рака. Пациент полностью утрачивает голос и не сможет нормально дышать. Для этого используют трахеостомическую трубку. Если опухоль небольшого размера, то гортань удаляют частично с сохранением голосовой связки. |
Операция может проводиться эндоскопическим или открытым способом. Эндоскопическая операция проводится через рот, а при открытой резекции выполняется разрез в области шеи с наложением трахеостомы. Через пару дней ее удаляют, а отверстие закрывается по истечении 1-2 недель.
Способ хирургического вмешательства врач выбирает после диагностики и выявления размера новообразования. При этом конечной целью операции является излечение больного и сохранение дыхательной и глотательной функции.
Прогноз лечения и последствия
При доброкачественном образовании прогноз благоприятный, если была подобрана грамотная терапия. Для опухоли злокачественного характера прогноз не очень благоприятный. Однако раннее выявление патологии и комплексная терапия может улучшить состояние больного, а соответственно и прогноз будет благоприятным.
После лечения пища поступает больному через назогастральный зонд. Заживление после операции происходит в течение месяца. При положительном лечении пациент может вернуться к прежней жизни, но исключив плавание, водные процедуры. Воздействие воды может отрицательно отразиться на месте операции.
После операции возможно появление нежелательных последствий. У больного может наблюдаться опухание, инфицирование, образование сгустков крови, затруднение дыхания, инфицирование, афония.
Также велика вероятность повреждения пищевода или рецидив патологии.
К тому же существуют определенные факторы, которые повышают риск развития послеоперационных осложнений: диабет, ожирение, облучение, ранее проведенные операции в этой области и др.
Больше информации о патологии можно узнать из видео:
Продолжительность жизни при опухоли
Если опухоль диагностирована на раннем этапе и при этом было предпринято комплексное лечение, то больной может жить долго. Выживаемость пациентов со второй стадией опухоли составляет 70% в течение 5 лет.
Выживаемость больных с третьей стадии рака составляет 65%, а продолжительность жизни не более 5 лет. Четвертая стадия быстро прогрессирует и шансы на выживаемость небольшие. Для сохранения здоровья рекомендуется вовремя начать терапию и ежегодно проходить профосмотр у доктора.