Черпаловидные хрящи гортани патология
Хондроперихондрит гортани – это воспаление надхрящницы и хрящей скелета гортани, вызванное либо заболеваниями, описанными выше (гортанная ангина, острый ларингобронхит, подслизистый абцесс гортани), либо возникшее в результате травматического повреждения гортани с нарушением целости слизистой оболочки и надхрящницы и вторичного инфицирования, либо в результате изъязвления слизистой оболочки при таких заболеваниях, как сифилис, туберкулез и др.
Классификация хондроперихондритов гортани
- Первичные хондроперихондриты гортани:
- травматические;
- возникшие вследствие латентной инфекции;
- метастатические как осложнения общих инфекций (сыпной и брюшной тиф, грипп, пневмония, послеродовый сепсис и др.).
- Вторичные хондроперихондриты гортани:
- осложнения банальных острых ларингитов;
- осложнения банальных хронических ларингитов;
- осложнения специфических заболеваний гортани.
Причина хондроперихондрита гортани. В качестве возбудителей хронических хондроперихондитов гортани фигурируют стрептококки, стафилококки, пневмококки и микроорганизмы специфических инфекций (МБТ, бледная трепонема, вирусы гриппа и др.).
Патологическая анатомия и патогенез. Патологоанатомические изменения хрящей гортани определяются различной резистентностью к инфекции наружного и внутреннего слоев надхрящницы. Наружные слои более устойчивы к инфекции и реагируют на ее внедрение лишь некоторой инфильтрацией и пролиферацией клеток соединительной ткани, в то время как внутренние слои, обеспечивающие васкуляризацию и рост хрящей гортани, являются менее устойчивыми к инфекции. При возникновении воспаления надхрящницы между этими слоями, с одной стороны, и хрящом возникает прослойка гноя, которая отделяет надхрящницу от хряща, что лишает его трофического и иммунозащитного влияния надхрящницы и, как следствие, ведет к некрозу хряща и секвестрации (хондрит). Таким образом, поражаются в основном гиалиновые хрящи, которые не снабжены сосудами, а питаются через сосудистую систему надхрящницы.
При метастатических инфекциях воспалительный процесс может начаться в виде остеомиелита в области островков оссификации хрящей, образуя, как показал Liicher, множественные воспалительные очаги.
В большинстве случаев хондроперихондит гортани охватывает лишь один какой-либо хрящ гортани (черпаловидный, перстневидный и щитовидный, реже – хрящ надгортанника). При поражении щитовидного и перстневидного хряща воспалительный процесс может распространиться на наружную надхрящницу, что проявляется припухлостью на передней поверхности шеи, нередко гиперемией кожи и при прогрессировании заболевания – гнойными свищами на ее поверхности. В зависимости от локализации поднадхрящничного абсцесса различают внутренний и наружный перихондрит.
По ликвидации воспалительного процесса, как правило, образуется разной степени рубцовый стеноз гортани. Следует заметить, что развитие воспалительного инфильтрата надхрящницы не всегда завершается абсцессом; в этом случае процесс переходит в склерозирующий перихондрит, проявляющийся утолщением надхрящницы.
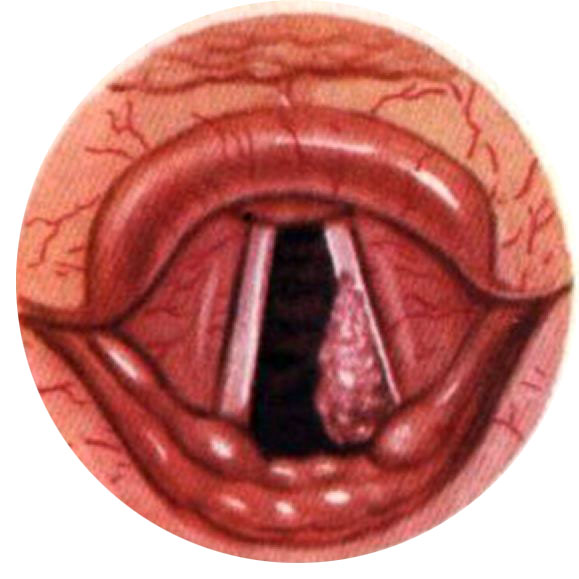
По данным Б.М.Млечина (1958), на первом месте по частоте поражения находится черпаловидный хрящ, затем перстневидный, реже щитовидный и крайне редко поражается надгортанник. При первичном хондроперихондите гортани абсцесс может достигнуть больших размеров, особенно при воспалении наружной надхрящницы, поскольку кожа, в отличие от слизистой оболочки, покрывающая внутреннюю надхрящницу, долго препятствуют прорыву гноя наружу и образованию свища. Вторичные хондроперихондиты гортани лишены этого препятствия, поэтому при них абсцессы не достигают большой величины и рано прорываются в просвет гортани.
Симптомы и клиническое течение хондроперихондита гортани. Первичные хондроперихондиты гортани протекают остро, сопровождаются высокой температурой тела (39-40°С), ознобом, инспираторной одышкой, общим тяжелым состоянием, выраженными воспалительными явлениями в крови. Вторичные хондроперихондиты гортани протекают менее остро и, как правило, вяло; при специфических инфекциях характеризуются соответствующими симптомами и патологоанатомическими изменениями.
При наружном хондроперихондите гортани отмечаются умеренно выраженные боли при глотании, фонации и кашле, боли в области переднего отдела шеи при поворотах головы. При нарастании клинической картины эти боли усиливаются и иррадиируют в ухо. Появляется болезненность при пальпации гортани. В области сформировавшегося абсцесса определяется флюктуация. В месте наибольшего истончения кожи образуется синюшное затем желтоватое пятно, затем абсцесс, если его своевременно не вскрывают, самостоятельно прорывается с образованием гнойного свища. Это приводит к улучшению общего состояния больного, снижению температуры тела и выздоровлению.
Значительно тяжелее протекают острые внутренние хондроперихондиты гортани. Для них характерно быстрое нарастание признаков стеноза гортани: дыхание становится шумным, стридорозным, частым; явления гипоксии нарастают столь стремительно, что приходится производить трахеотомию порой у постели больного. Характерными признаками этой формы хондроперихондита гортани является не столько осиплость и слабость голоса, сколько изменение его тембра до неузнаваемости, особенно при хондроперихондите гортани черпаловидных хрящей с вовлечением в воспалительный процесс черпалонадгортанных складок. Прорыв гноя в просвет гортани приносит облегчение лишь в том случае, если основная масса содержимого абсцесса исторгнута наружу в результате кашля. Если же опорожнение абсцесса произошло во время сна, то возникает опасность аспирационной пневмонии или даже асфиксии в результате спазма гортани.
Эндоскопическая картина при внутренних хондроперихондитов гортани чрезвычайно разнообразна и зависит от локализации патологического процесса. Слизистая оболочка гиперемирована, выпячена в виде шаровидного образования или в виде округлых инфильтратов, сглаживающих контуры пораженных хрящей. Перихондритические абсцессы на внутренней поверхности щитовидного хряща выпячивают слизистая оболочка внутрь гортани и вызывают ее сужение. Иногда виден внутригортанный свищ, чаще в области передней комиссуры (часто используют термины «передняя» и «задняя комиссура», отдавая дань традиции, фактически же в гортани имеется одна комиссура, расположенная в углу щитовидного хряща; слово комиссура обозначает слияние, соединение, больше таких анатомических образований в гортани нет; понятие «задняя комиссура» неверное, поскольку находящиеся там черпаловидные хрящи анатомически не соединены и между ними существует значительное меняющееся при фонации и дыхании расстояние, что совершенно не свойственно истинным комиссурам).
При диффузном хондроперихондите гортани общее состояние больного становится крайне тяжелым и может усугубляться явлениями сепсиса, общей гипоксией, а также некрозом хрящей с образованием секвестров. При ларингоскопии секвестры выявляются в виде беловатых хрящевых фрагментов различной формы с истонченными, выщербленными краями, подвергающимися гнойному расплавлению. Опасность возникновения секвестров заключается в их фактической трансформации в инородные тела, последствия которого непредсказуемы.
Случаи выздоровления при диффузном гангренозном хондроперихондите гортани завершаются рубцовым процессом и проваливанием ее стенок, что обусловливает в дальнейшем синдром стеноза гортани, проявляющийся хронической гипоксией и теми последствиями, к которым приводит это состояние.
Гипоксия, или кислородное голодание,- это общее патологическое состояние организма, возникающее при недостаточном снабжении тканей организма кислородом или нарушении ее утилизации. Гипоксия развивается при недостаточном содержании кислорода во вдыхаемом воздухе, например при подъеме на высоту (гипоксическая гипоксия) в результате нарушения внешнего дыхания, например при болезнях легких и дыхательных путей (дыхательная гипоксия), при нарушениях кровообращения (циркуляторная гипоксия), при болезнях крови (анемия) и некоторых отравлениях, например угарным газом, нитратами или при метгемоглобинемии (гемическая гипоксия), при нарушениях тканевого дыхания (отравления цианидами) и некоторых нарушениях тканевого обмена (тканевая гипоксия). При гипоксии возникают компенсаторные приспособительные реакции, направленные на восстановление потребления кислорода тканями (одышка, тахикардия, увеличение минутного объема кровообращения и скорости кровотока, увеличение в крови числа эритроцитов за счет их выхода из депо и повышение содержания в них гемоглобина и т. п.). При углублении состояния гипоксии, когда компенсаторные реакции не в состоянии обеспечить нормальное потребление кислорода тканями, наступает энергетическое их голодание, при котором в первую очередь страдают кора головного мозга и мозговые нервные центры. Глубокая гипоксия ведет к умиранию организма. Хроническая гипоксия проявляется повышенной утомляемостью, одышкой и сердцебиением при незначительной физической нагрузке, снижением трудоспособности. Такие больные истощены, бледны с цианотичной окраской каймы губ, глаза впалые, психическое состояние подавленное, сон беспокойный, неглубокий, сопровождающийся кошмарными сновидениями.
Диагностика хондроперихондита гортани. Первичный перихондрит практически не дифференцируется от септического отечного ларингита и флегмоны гортани, появление на слизистой оболочке язв облегчает диагностику хондроперихондита гортани. Отек передней поверхности шеи, наличие гнойных свищей и секвестров являются достоверными признаками этого заболевания. Диагностика дополняется тяжелой клинической картиной, явлениями удушья и острой гипоксии. Важным дифференциально-диагностическим подспорьем, наряду с прямой ларингоскопией, является рентгенографическое исследование гортани, при котором воспалительные ее отеки, так же как и отеки невоспалительного характера, достаточно легко дифференцируются от травматических и опухолевых поражений. Применяют метод томографии и боковую проекцию, при которых выявляют зоны деструкции хрящей гортани и оценивают динамику патологоанатомических изменений при хондроперихондите гортани.
Дифференциальную диагностику при хондроперихондите гортани проводят с туберкулезом, сифилисом, раком гортани, особенно в тех случаях, когда при этих заболеваниях возникает вторичный воспалительный процесс (суперинфекция). При наличии наружных свищей хондроперихондит гортани дифференцируют от актиномикоза.
Лечение хондроперихондита гортани в стадии дебюта проводят массивными дозами антибиотиков широкого спектра действия в сочетании с гидрокортизоном, антигистаминными препаратами и противоотечным лечением. При возникновении абсцесса и секвестров проводят хирургическое лечение, применяя наружный или эндоскопический метод, целью которого является вскрытие гнойника (флегмоны) и удаление хрящевых секвестров. Во многих случаях перед основным хирургическим вмешательством производят нижнюю трахеотомию для дачи эндотрахеального наркоза, предотвращения затекания гноя в трахею и тех значительных затруднений при эндоларингеальном хирургическом вмешательстве, проводимом в отсутствии общего обезболивания. Хирургическое вмешательство производят чрезвычайно щадяще. При наружном доступе стараются не повредить внутреннюю надхрящницу гортани, и наоборот, при эндоларингеальном подходе – наружную надхрящницу. При кюретаже, целью которого является удаление нежизнеспособных частей хрящевой ткани, стараются не повреждать хрящи, которые имеют нормальный вид и особенно те из них, которые обеспечивают фонаторную и дыхательную функцию гортани. После вскрытия абсцесса и его опорожнения при помощи отсоса в образовавшуюся полость вводят порошок антибиотика в смеси с сульфаниламидом.
Прогноз более благоприятен при хондроперихондите гортани с медленным развитием воспалительного процесса, и даже при более острых формах, если предпринято раннее адекватное лечение. При распространенных формах хондроперихондита гортани прогноз осторожный и даже сомнительный. В некоторых случаях при иммунодефицитных состояниях (СПИД, лейкемия, ослабление организма длительным хроническим инфекционным заболеванием) прогноз часто бывает пессимистичным. Прогноз в отношении голосовой и дыхательной функции всегда осторожный, поскольку даже своевременное и корректное лечение при хондроперихондите гортани никогда в этом отношении не приводит к удовлетворительным результатам.
[1], [2], [3], [4], [5], [6]
Источник
Дата публикации:
Дата обновления: 2020-02-05
При хроническом гиперпластическом ларингите возникает гиперплазия (чрезмерное разрастание клеток) слизистой оболочки гортани, которая может быть диффузной (разлитой) или ограниченной – в виде складок, узелков, грибовидных возвышений и валиков.
Причины возникновения и течение болезни
Причины возникновения этого заболевания в основном схожи с катаральной формой хронического ларингита. Во всех слоях слизистой оболочки наблюдается гиперемия (полнокровие) и гиперплазия. Кроме этого, происходит частичное отторжение цилиндрического эпителия и замена его плоским, который со временем становится ороговевшим. Нередко происходит сдавливание выводных протоков слизистых желез гиперплазированной соединительной тканью. Мелкоклеточная инфильтрация может носить следующий характер:
- Разлитой;
- Ограниченный, который сопровождается чрезмерным разрастанием сосочкового слоя, а у покровного эпителия происходит ороговение. Такую гиперплазию называют пахидермией.
Значительно реже на черпало – надгортанных и истинных голосовых складках, а также межчерпаловидном пространстве возникают разрастания белого или розово-белого цвета в виде бугров и гребней.
Клиническая картина
Пациенты жалуются на щекотание и ощущение инородного тела в горле, а также кашель. Особенно выражены эти проявления при пахидермиях, которые возникли в межчерпаловидном пространстве. Слизисто-гнойная мокрота очень вязкая и поэтому прилипает к стенкам гортани, и её не всегда легко легко отхаркивать. Отмечается охриплость голоса, а в некоторых случаях его исчезновение; во время продолжительного разговора заметна утомляемость, а иногда может возникнуть и боль в горле и гортани. Эндоскопическая картина при гиперпластическом ларингите очень разнообразна. Слизистая оболочка в основном имеет серовато-красный цвет. Вестибулярные складки увеличиваются в размере и могут прикрывать истинные, нависая над ними. Истинные голосовые связки сначала розовые или красные, но по мере процесса ороговения отдельные их участки приобретают беловатый цвет.
Очень часто при гиперпластическом ларингите проявляется такой симптом, как отёчная инфильтрация истинных голосовых складок, при которой свободный край переднего отдела имеет полуовальную форму, очень напоминающую форму брюшка. Такие изменения в большинстве случаев носят двухсторонний характер. Нередко при смыкании складок в переднем отделе появляется овальная щель, и тогда возникает парез внутренних щиточерпаловидных мышц. Также может образоваться щель между задними третями складок, которая имеет треугольную форму, и тогда развивается парез поперечной мышцы.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Если гиперплазия распространяется на слизистую оболочку морганиевых желудочков, то она выступает в просвет гортани, образуя валики красного цвета между истинными голосовыми и вестибулярными складками.
Ороговевшие участки эпителия на истинных голосовых складках приобретают белоснежную окраску. А на симметричных участках, которые располагаются между передней и средней частями голосовых связок, образуются некие выпячивания. Они имеют величину примерно как просяное зернышко и полушаровидную форму. Их называют «певческими узелками».
Пахидермии, которые возникают в области отростков черпаловидных хрящей, с одной стороны имеют булавовидный выступ, а на другой углубление блюдцеобразной формы.
Такая форма не позволяет голосовым складкам смыкаться. В случае если пахидермии возникают на задней стенке гортани, то слизистая оболочка становится складчатой, а при фонации происходит её частичное смещение в просвет голосовой щели, мешая сближению голосовых складок. Слизистая оболочка на этом участке грубеет и становится очень сухой, что часто вызывает приступообразный кашель.

Диагностика
При хроническом гиперпластическом ларингите характерными являются следующие симптомы: симметричная двухсторонняя гиперемия, отёк голосовых складок и достаточно большая продолжительность сроков заболевания. В типичных случаях этого заболевания, основываясь наларингоскопической картине, наличии гиперемии и пахидермий, а так же учитывая жалобы пациента, поставить диагноз не очень сложно.
Гиперпластический ларингит следует отличать от таких заболеваний, как папиллома гортани и амилоидоз гортани, внутренняя воздушная киста, а так же от различных инфильтратов, среди которых туберкулезные, злокачественные, сифилитические и т.д. Для того, что бы поставить окончательный диагноз необходимо провести гистологическое исследование.
Лечение
Для достижения эффекта от лечения необходимо избавиться от всех вредных факторов и соблюдать щадящий голосовой режим. В случае, если наблюдается значительная гиперплазия слизистой оболочки, то возможно туширование (прижигание) ляписом. Хороший эффект дают щелочно-масляные ингаляции, криовоздействие (сверхнизкой температурой), а так же удаление гиперпластических узелков с прижиганием мест их крепления с помощью контактного хирургического лазера.
Прогноз
При правильном лечении прогноз благоприятный.
Источник
Здравствуйте доктор, прошу Вашей помощи.
В данный момент меня беспокоит проблема постоянного скапливания слизи в носоглотке.
Ощущение что слизь стекает откуда-то сверху. Цвет слизи бело-прозрачный иногда бывает желтый, особенно с утра, слизь не проглатывается.
Если эту слизь долго не вымывать( я промываю нос “Долфином) появляется неприятный запах изо рта.
Стоит промыть нос и запах исчезает. Сама слизь меня никак не беспокоит особенно, т.к. она мне не мешает, насморка нет, горло не болит, кашля тоже нет.
Аллергии нет, с желудком все в порядке.
Но вот запах, очень напрягает.
Кстати сама слизь никак не пахнет.
Запах появляется как я понимаю от бактерий, которые расщепляют эту слизь.
В прошлом году я прооперировался, сделали септопластику, заднюю нижнию конхотомию, вазотомию нижних носовых раковин.
Показание к операции были жалобы на хронический насморк, слизь в носоглотке тоже была, но раньше я на слизь не обращал особого внимания, так как не думал что она может давать запах.
Нос стал дышать намного лучше можно сказать идеально, но затекание слизи не исчезло, вернее ее стало меньше, так же изменился сам характер слизи, до этого она была желто-зеленая, теперь просто белая или бело-желтая или просто прозрачная.
Недавно ходил к лору, которая оперировала, говорит перегородка идеальная, смотрела эндоскопом, нашла место где вероятно скапливается слизь, так называемая киста Торнвальда, но у меня не киста, а какая-то складка, в которой по всей видимости образовыватся эта слизь.
Оперировать не решается, говорит что не уверена что это поможет.
На КТ пазухи чистые. Назначала кортикостероиды на 4 месяца, от них эффект был минимальный, и то в первые две недели применения. Потом назначила пропить две недели муколитики и капать в нос Назол Адванс. Но это тоже не помогло.
Другой ЛОР смотрел, сказал что имеются что-то вроде рубцов, как после удаленных аденоидов, сказал что затекание может быть из-за этих рубцов.
Но самое интересное что мне не удаляли аденоиды в детстве.
Назначил пить циннабсин 3 месяца.
Когда я ему сказал, что принимал этот препарат раньше в течении месяца без результатно.
Он сказал чтобы я промывал нос почаще и больше он ничем помочь не может.
Но это не выход, промывать каждый час нос на работе я просто не в состоянии.
Подскажите можите ли Вы мне помочь в этой ситуации, какие способы решения проблемы могут быть.
Может быть стоит воздействовать как-нибудь на то место где выделяется слизь?
Есть же разные методы например криотерапия, прижигание, лазер, ультразвук и т.д.
Доктор очень прошу Вашего совета.
Зравствуйте Николай.
Всё что я сейчас могу сказать – Вам надо сделать свежее КТ – околоносовых пазух, взять старые Кт и рентгеновские снимки пазух носа если они у Вас есть и придти на приём.
Вероятно слизь скапливается в носоглотке где раньше были аденоиды, может быть в пазухах носа, может быть на нижних носовых раковинах (хотя они уже прооперированы).
Звоните. Постараюсь Вам помочь.
По крайней мере, у нас есть всё необходимое для полноценной диагностики.
Источник