Чем помочь при облучении гортани
Одним из применяемых способ лечения рака гортани является лучевая терапия. Используя метод, удаётся излечить онкологию на ранних этапах развития и остановить метастазы в органы и лимфоузлы. Лечение происходит ионизирующим облучением.
Разновидности и как проходит лечение
Самыми используемыми в онкологии при лечении радиотерапии считаются два направления – внешнее облучение и брахитерапия (внутреннее).
Брахитерапия
Процедура происходит с размещением в поражённом органе радиоактивных заряженных частиц. Таким образом, возникает разрушение злокачественной опухоли. Лечение проводится аппаратом или вручную. При применении этого метода можно обойтись без удаления органа.
Проводится терапия после обследования пациента. В список исследований входит УЗИ, КТ, МРТ, ЭКГ. Затем врачи (онколог, хирург, радиолог) высчитывают количество радиоактивного препарата. Капсулы создаются индивидуально. Назначается диета из продуктов, не вызывающих метеоризм, перед процедурой ставится клизма.
Продолжительность около часа. Проводится с анестезией, так как метод болезненный. Капсулы вживаются в ткань поражённой области тонкими иглами аппаратным или ручным способом. Их расположение зависит от опухолевой формы, окружающих клеток. На экран выводится процесс размещения капсул. Они могут присутствовать в теле больного временно либо оставаться на всю жизнь. Важна грамотно рассчитанная доза вещества.
Прохождение процедуры брахитерапии с высокой мощностью
К достоинствам процедуры относится быстрая реабилитация и нахождение в стационаре, небольшой список осложнений и побочных проявлений, малая кровопотеря, снижение рецидива.
Внешнее облучение
Это наружная радиотерапия. Находит применение для лечения при раке гортани, головного мозга, лёгких, предстательной и молочной желёз. Перед лечением проводится диагностическое обследование. Врачи рассчитывают дозу и угол воздействия излучения, чтобы точно попасть на опухоль. Онколог выделяет границы злокачественной опухоли, чтобы в процессе облучения не задеть здоровые участки.
Пациент размещается в специальной камере. Точное расположение человека определяется с применением рентгена, УЗИ, КТ. Затем ионизирующий луч направляется на шею. Продолжительность воздействия на участок составляет несколько минут. Процедура безболезненная.
Выборочное облучение гортани позволяет не затрагивать лимфоузлы, оказывает минимальное воздействие слюнных желёз, ротовой полости, нижней челюсти, ротоглотки.
Длительность курса излучения составляет более шести недель. На второй стадии, с нарушением движения голосовой складки, улучшению контроля над развитием опухолевой ткани помогает дробление доз облучения неоднократно в день. Тогда повышается токсичность. На этом этапе может понадобиться селективное излучение лимфатических узлов шеи.
Химиотерапия совместно с лучевым воздействием применяется на третьей стадии рака. Также используется для предотвращения повторного онкологического заболевания, особенно если был использован хирургический метод устранения опухоли. На четвёртом этапе онкологии, когда опухолевый узел крупных размеров и операция не проводится, лучевое воздействие и химиотерапия являются главным способом лечения.
Проведение процедуры химиотерапии
При наличии раковых метастазов излучение проводится для снижения боли, давления на участке опухоли. Это облегчает состояние пациента, такой метод носит название паллиативной лучевой терапией.
Для лечения расширенного рака голосового аппарата применяют ларингоэктомию – это операция по удалению гортани. Данный хирургический метод используют при раке горла 3-4 степени, когда опухоль прорастает в ближайшие ткани. Ларингоэктомия бывает тотальная (поражённая гортань удаляется полностью) и частичная (удаляется часть гортани, к примеру, голосовая связка). После операции проводят лучевую терапию.
Когда нельзя применять
Даже при хорошей чувствительности опухоли на ионизированное облучение, имеются противопоказание для лечения. Основными показаниями к запрету для радиоактивного излучения считаются:
- Наличие хронических болезней дыхательной, мочевыводящей, сердечно-сосудистой, нервной систем. Проведение лечения ухудшает состояние, приводит к осложнениям.
- Разрастание злокачественной опухоли в сосуды кровеносной системы, пищевод и лимфоузлы.
- Истощение организма.
- Изменения в кровяной структуре, анемия.
- Злокачественный узел распадается, возможны кровотечения.
- Инфекционные и воспалительные процессы, с присутствием лихорадки и высокой температуры тела. При лечении может возникнуть новая опухоль.
Осложнения
Терапия излучением приводит к побочным проявлениям. Как они проявятся, зависит от длительности лечения и дозы облучения. При проведении вместе с химиотерапией неблагоприятные последствия могут усилиться.
Развитие побочных эффектов происходит по истечению 14 дней после радиотерапии. В ближайшую неделю после того, как закончилась лучевая терапия, усиливаются проявления. Постепенно состояние нормализуется.
Перед началом процедуры медицинский специалист проконсультирует о возможных побочных симптомах, расскажет, как их контролировать.
К указанным симптомам относятся:
- Ощущение усталости. Характерно для окончания терапии. Нужен постоянный отдых, небольшая физическая активность – благоприятно сказываются пешие прогулки на короткие дистанции.
- Кожные изменения. Кожные покровы на передней области шеи со временем обретают красный или тёмный цвет. У смуглого пациента кожа синеет или чернеет. Иногда возникает зудящий, болевой синдром. Перемены характерны через 14 дней после терапии при раке гортани и длятся в течение месяца после окончания. Медицинский работник (медсестра или врач-рентгенолог) даст рекомендации по уходу за кожными покровами в месте обработки излучением. Сюда относятся следующие принципы:
- Поддержание чистоты, аккуратное мытьё водой комфортной температуры и мылом без ароматических добавок. Вытирать мягким полотенцем.
- Не применять духи, туалетную воду на участке обработки, чтобы избежать раздражающих проявлений.
- В душе пользоваться слабым водным напором. Для увлажнения применять крема без запаха.
- Противопоказаны воротники с жесткой основой, одежда должна быть свободной, из хлопковых тканей. Для пребывания на улице шею закрывают от солнечных лучей, холодного ветра.
- Врач может назначить крем, если наблюдается шелушение, трещины, воспаления. Возможно, потребуется наложение стерильной повязки.
- Наличие боли в гортани, сложно глотать. Возникает из-за поражения слизистой поверхности воспалением. Чтобы облегчить болевой синдром, назначаются обезболивающие в жидком виде. Медицинские специалисты посоветуют потреблять продукты, которые легко проглотить. Также показано к употреблению питательное, с высоким содержанием калорий питье. Многие больные кушают размягчённую и влажную еду. Болезненность горла исчезает через несколько недель после облучения. Формирование данного симптома может привести к истощению человека, из-за невозможности потреблять достаточный объём пищи. Такой показатель характерен для совмещения лучевой и химической терапии. Для этого случая доктор советует искусственное поступление еды, для поддержания массы тела. Также поступают медикаменты и жидкость. Искусственное питание позволяет контролировать вес, предоставляет нужное количество воды, снижает давление. Для осуществления поступления пищи в организм используют тонкую трубку, которая проходит через нос или делается отверстие в коже. Такое питание позволяет не прекращать терапию из-за снижения веса.
- Ощущение сухости в ротовой полости либо гортани. Облучение оказывает воздействие на выработку слюнной жидкости. Снижение слюны приводит к сухости. Возникают сложности с речью и потреблением еды. Желательно частое потребление воды, очищение полости рта два раза в день. Такой эффект наблюдается после окончания излучения на протяжении месяцев.
- Загустение слюны, наблюдается липкость. Требуется постоянное полоскание, сплёвывание образовавшейся слизи.
- Голосовые изменения. Во время терапевтического вмешательства имеется риск преобразования голоса. Врач порекомендует не посещать задымленные места и регулярный покой голосовому аппарату.
- Снижение аппетита. Происходит из-за того, что больной не чувствует вкус еды при наличии болезненности в горле. Такие симптомы характерны окончанию терапевтического метода. Диетолог назначит питательные напитки, которые потребляются до тех пор, пока желание кушать не восстановится.
- Потеря вкусового восприятия.
- Наблюдается выпадение волосяного покрова на лице.
- Трудности с дыханием. Облучение может привести к возникновению отёка в горле. Требуется медицинская помощь, иногда прибегают к хирургическому вмешательству.
Прогнозы
Эффективность лечения лучевой терапией зависит от стадии развития болезни. Учитывается место возникновение новообразования, объём и степень поражения, восприимчивость к радиоактивному лечению. Опасным последствием считается злокачественный процесс, который наблюдается при плоскоклеточном раке горла. Заболевание обладает признаками простудных болезней, что приводит к позднему посещению врача и невысокими шансами на излечение.
Начальная стадия рака гортани даёт высокий шанс излечить болезнь. Лучевая терапия поможет избежать повторного формирования злокачественной опухоли, но полностью стволовая клетка рака не исчезнет. Не стоит забывать про перечень возможных осложнений.
Выберите город, желаемую дату, нажмите кнопку “найти” и запишитесь на приём без очереди:
Источник
Методы лучевой терапии при раке гортани
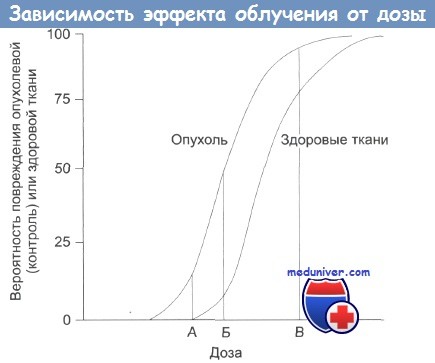
а) Лучевая терапия складочного отдела гортани. Новообразования голосовых складок ранних стадий имеют низкую метастатическую активность, поэтому зачастую они могут быть успешно устранены использованием лишь одного метода лечения. На ранних стадиях применяется либо хирургическое, либо лучевое лечение; распространенные формы рака требуют комбинации хирургического, лучевого и химиотерапевтического воздействия.
При распространенных опухолях мультидисциплинарный подход позволяет достичь максимального излечения, сохранить функцию пораженного органа, ограничить регионарное распространение, а также гораздо проще приспособиться к сопутствующим заболеваниями пациента и его индивидуальным предпочтениям.
На ранних стадиях заболевания при помощи лучевой терапии без ее сочетания с химиотерапией можно добиться и контроля опухолевого роста, и сохранения функции гортани. На настоящий момент чаще всего используются простые односторонние латеральные поля излучения в дозе 63-65 Гр за 28-29 сеансов в течение пяти с половиной недель.
Избирательное облучение гортани, не затрагивающее регионарные лимфоузлы, позволяет минимизировать повреждение крупных слюнных желез, нижней челюсти, ротоглотки и полости рта. Важны длительность курса и общая доза облучения. Оптимальная продолжительность курса составляет менее шести недель. У пациентов с опухолью стадии Т2 и с нарушением подвижности голосовой складки улучшить контроль над местным ростом опухолевой ткани можно посредством гиперфракционированного облучения (однако возрастает и общая токсичность).
Опухоли стадии Т2, поражающие надскладочный отдел гортани, могут потребовать селективного воздействия на лимфоузлы шеи. Подавления опухолевого роста можно добиться более чем в 90% случаев на стадии Т1, и более чем в 80% на стадии Т2.
При распространенном раке гортани стандартом лечения остается тотальная ларингэктомия с последующей лучевой терапией. Министерством по делам ветеранов США было организовано исследование эффективности лечения больных с раком гортани (Department of Veterans Affairs (VA) Laryngeal Cancer Study). Согласно его результатам, добиться сохранения функции гортани удалось у 2/3 пациентов, которым проводилась индукционная терапия тремя курсами 5-фторурацила/цисплатина с последующей лучевой терапией.

Рак гортани ранней стадии, локализующийся в области голосовой щели.
Двухмерная техника с использованием противоположных латеральных полей. Верхняя и нижняя границы устанавливаются с учетом подвижности гортани, которая будет отмечаться во время лечения.
Обратите внимание на то, что лимфоузлы не облучаются.
В качестве контрольной группы были выбраны пациенты, которым выполнялась тотальная ларингэктомия с последующей послеоперационной лучевой терапией. Разницы в выживаемости между двумя группами получено не было. Последующее крупное рандомизированное международное исследование сравнило курс лечения министерства по делам ветеранов (VA) с химиолучевой терапией и с изолированной лучевой терапией. Согласно его результатам, химиолучевая терапия позволяет добиться большей вероятности сохранения гортани, чем курс министерства (с 75% до 88%), поэтому на данный момент химиолучевая терапия является стандартом лечения.
Статистически значимой разницы в выживаемости между тремя группами получено не было (из-за высокой частоты выполнения ларингэктомий в качестве «терапии отчаяния»).
Следовательно, для пациентов с хорошим функциональным статусом гортани рекомендуется проведение семинедельной лучевой терапии с общей дозой в 70 Гр в сочетании с тремя курсами цисплатина в высоких дозах (100 мг/м2). В качестве альтернативы может использоваться индукционная трехкомпонентная (TPF) химиотерапия с последующей лучевой терапией, данная схема также позволяет добиваться высокой частоты сохранения гортани. Две эти схемы лечения рака гортани не сравнивались в рандомизированных исследованиях.
У ослабленных пациентов, которые не могут перенести стандартный курс химиотерапии, может использоваться либо изолированная лучевая терапия, либо лучевая терапия в сочетании с биологической терапией (моноклональные антитела против ЭФР).
У пациентов, получающих изолированную лучевую терапию, можно использовать либо курс модифицированного фракционного облучения (либо с гиперфракционированием, либо ускоренным курсом), поскольку превосходство двух этих схем над стандартной однодневной схемой облучения была продемонстрирована в исследовании RTOG 90-03.
Из названных выше исследований исключались пациенты, у которых опухоль прорастала в хрящи гортани и/или окружающие мягкие ткани. В данной группе стандартом лечения является ларингэктомия с последующей адъювантной лучевой терапией и, возможно, химиотерапией.
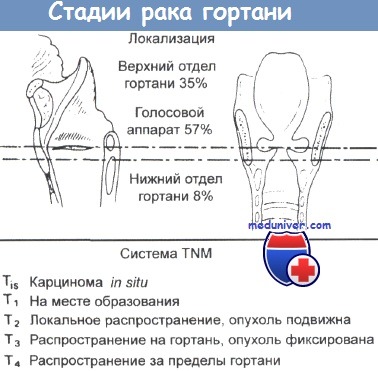
б) Лучевая терапия надскладочного отдела гортани. Пациенты с опухолями надскладочного отдела нуждаются в терапии лимфоузлов шеи даже на ранних стадиях заболевания, поскольку риск их вовлечения крайне высок. Первичная опухоль может распространяться в окологортанное пространство, вызывая фиксацию голосовых складок; в преднадгортанное пространство с поражением корня языка; через щитовидный хрящ проникать в мягкие ткани шеи; при латеральном распространении возможно поражение горганоглотки.
Опухоли Т1/Т2 надскладочного отдела требуют лечения первичного очага и лимфатических узлов уровней II—IV. Как и при раннем раке голосовых складок, в данном случае можно использовать какой-то один метод лечения. При лучевой терапии используют дозу 66-70 Гр для первичного очага и 50-54 Гр для элективного лечения лимфоузлов шеи. При использовании традиционных схем возможно избежать облучения околоушных слюнных желез и верхнего констриктора глотки.
При распространенных опухолях у пациентов с исходным хорошим функциональным статусом гортани и удовлетворительным общим состоянием используется химиолучевая терапия. При значительном нарушении функции гортани и/или распространении опухоли за пределы органа прибегают к ларингэктомии с последующей адъювантной лучевой терапией.
в) Лучевая терапия подскладочного отдела гортани. Опухоли, расположенные под голосовыми складками, встречаются крайне редко. Визуализировать их сложно даже с использованием эндоскопического оборудования, часто для этого требуется общая анестезия. Из-за своего скрытого расположения данные новообразования часто диагностируются уже на поздних стадиях, когда опухоль распространяется в трахею и мягкие ткани шеи.
Они способны метастазировать в нижние шейные лимфоузлы и верхние лимфоузлы средостения. Комбинированное хирургическое лечение показано при опухолях Т4 стадии, в остальных случаях прибегают к лучевой терапии, захватывающей и первичный очаг опухоли, и пути лимфатического оттока.
– Также рекомендуем “Осложнения лучевой терапии головы, шеи и ее побочные эффекты”
Оглавление темы “Болезни полости рта и глотки”:
- Методы лучевой терапии при раке гортани
- Осложнения лучевой терапии головы, шеи и ее побочные эффекты
- Особенности анатомии полости рта
- Причины и патогенез рака полости рта
- Стадии рака полости рта и классификация по TNM
- Жалобы при раке полости рта и его диагностика
- Методы лечения рака полости рта и его осложнения
- Признаки доброкачественного образования полости рта
- Особенности анатомии глотки и пищевода
- Бактерии как причина боли в горле – фарингита
Источник
Осложнения лучевой терапии головы, шеи и ее побочные эффектыВсе побочные эффекты лучевой терапии можно подразделить на острые и хронические. Их возникновение зависит от общей дозы облучения, однократной дозы облучения, предыдущего или сопутствующего лечения (хирургического вмешательства и/или химиотерапии), объема опухоли. Одним из главных факторов, ограничивающих дозу лучевой терапии, является мукозит. Выраженный лучевой мукозит может стать причиной перерывов в лечении с последующим рецидивом опухолевого роста. Если иммунная система больного подорвана химиотерапией, слизистые оболочки могут инфицироваться. Наиболее распространенным хроническим побочным эффектом является ксеростомия. С целью повышения вероятности успеха лучевой терапии пациент должен отказаться от курения (курение повышает сопротивляемость опухолевых клеток облучению), тщательно следовать схеме лечения, избегая перерывов более чем на пять дней, активно искать поддерживающей терапии. Перед началом лечения пациента должен обследовать фониатр/специалист по глотанию, диетолог, специалист по контролю боли и психолог. Все они могут помочь пациенту справиться с острыми и хроническими побочными эффектами лучевой терапии. Также перед началом лучевой терапии пациента должен осмотреть стоматолог, необходимо выполнить ортопантомограмму, при необходимости удалить больные зубы, приобрести фторированные каппы для зубов, которые могут быть полезны у больных с пломбами (наличие пломб ведет к более выраженному мукозиту, т. к. ионизирующее облучение рассеивается при встрече с пломбировочным материалом).
а) Острые побочные эффекты лучевой терапии головы и шеи. Побочные эффекты обычно появляются на третьей неделе лечения. Развивается дерматит, снижается секреция слизи, появляются охриплость, боли в горле, дисфагия, утомляемость, нарушения вкуса, ксеростомия. В редких случаях на первой неделе может развиваться паротит (вследствие закупорки выводных протоков железы густой слизью). Ближе ко второй половине курса, когда симптомы усиливаются, у пациентов появляется необходимость в использовании кремов и масел для кожи, муколитиков, наркотических анальгетиков, противорвотных препаратов, изменений в диете (переход на жидкую пищу и жидкие питательные смеси). Пациентам, которые не способны перенести весь курс лечения (особенно в сочетании с химиотерапией), может быть наложена гастростома. Пациенты могут сильно терять в весе, у них нарушается заживление ран. Все это ведет к сложностям с завершением курса лечения. Важно минимизировать любые перерывы в лечении, поскольку подавление роста опухоли нарушается при прерывании лечения на пять дней и более. б) Хронические побочные эффекты лучевой терапии головы и шеи. Полное восстановление после курса лучевой терапии занимает несколько недель или месяцев. Отказаться от приема дополнительных препаратов пациенты обычно могут спустя 4-6 недель после окончания лечения. Наиболее тяжелыми хроническими побочными эффектами являются фиброз мягких тканей шеи и жевательной мускулатуры, выпадение волос, хондронекроз, дисфагия, гипотиреоз, ксеростомия. Избежать образования стриктур верхнего сфинктера пищевода и фиброза мышц, участвующих в глотании, можно при раннем начале специальных глотательных упражнений. Невозможность нормального глотания может вести к хронической аспирации и необходимости постоянного использования назогастрального зонда. Для предотвращения распада зубов и остеорадионекроза пациенты должны тщательно соблюдать гигиену полости рта, избегать удаления или имплантации зубов. в) Направление будущих исследований. В рандомизированном исследовании RTOG-H5022 будет оценена эффективность добавления С225 к курсу химиолучевой терапии (ускоренный курс облучения с двумя курсами цисплатина). С учетом того, что у пациентов с раком ротоглотки, ассоциированным с ВПЧ, удается достичь превосходных результатов при использовании традиционных методов лечения, многие лечебные учреждения и исследовательские группы занимаются поиском наименее агрессивного варианта. Аналогичных результатов можно достичь использованием меньших доз облучения и меньшим количеством курсов химиотерапии, снизив при этом общую токсичность. У пациентов с крайне агрессивными опухолями, которым требуется более радикальное лечение, возможно применение нескольких подходов: использование индукционной химиотерапии, эскалация дозы облучения, подключение брахитерапии или биологической терапии. С другой стороны, ведется поиск радиопротективных препаратов, которые помогут предотвратить развитие мукозита и других побочных эффектов и одновременно с этим увеличить вероятность сохранения функции пораженного органа, поскольку целью лечения является не только подавление опухолевого роста, но и поддержание общего качества жизни на достойном уровне. Например, исследуется возможность использования лучевой терапии с модулированной интенсивностью (ЛТМИ) для снижения риска развития дисфагии и снижения дозы химиолучевой терапии. Это позволит сохранить пациентам глотание и устранит необходимость в использовании назогастрального зонда. С целью дальнейшей персонализации лечения разрабатываются новые методы лучевой диагностики и молекулярной диагностики, с помощью которых, как мы надеемся, удастся найти сбалансированный способ излечения с использованием минимально допустимых доз и косметическими и функциональными результатами лечения.
г) Ключевые моменты лучевой терапии: – Также рекомендуем “Особенности анатомии полости рта” Оглавление темы “Болезни полости рта и глотки”:
|
Источник