Бужирование гортани что это такое

Эндоскопические способы лечения рубцовых стенозов трахеи применяются с начала XXв. , однако широкое распространение они получили в последние 20 лет. Это произошло благодаря внедрению в клиническую практику электрохирургической техники, ультразвуковой и лазерной деструкции.
Основными принципами современной эндоскопической хирургии рубцовых стенозов трахеи являются восстановление и поддержание просвета дыхательных путей. Расширение трахеи возможно как механическим способом (бужирование, баллонное дилатирование), так и путем воздействия на рубцовую ткань различными физическими методами. Бужирование области стеноза трахеи позволяет достаточно быстро и эффективно восстановить просвет дыхательного пути с эвакуацией скопившегося секрета. Манипуляцию производят как тубусами жесткого эндоскопа, так и пластмассовыми бужами через трахеостому. При отсутствии бужей можно использовать набор интубационных трубок. Можно осуществлять бужирование под контролем фибробронхоскопа, введенного через буж в просвет трахеи ниже уровня стеноза. В результате такого воздействия возникают разрывы рубцовых тканей. Расширение просвета трахеи достигается путем постепенного увеличения диаметра вводимого бужа. Максимальный диаметр используемого бужа соответствует диаметру нормальной трахеи. Для закрепления эффекта бужирования после его окончания в область стеноза вводят термопластическую интубационную трубку соответствующего диаметра и проводят дилатацию в течение 18-24 часов (Самохин А. Я. , 1992; Русаков М. А. и соавт. , 1996).
Кроме бужирования, стенозированный участок может быть расширен с помощью электрокоагуляции, лазерного излучения или радиоволны.
С появлением оптических квантовых генераторов большие надежды на успех в лечении больных со стенозами трахеи или крупных бронхов связаны с использованием лазерного луча. При воздействии на рубцы лазерного излучения происходят выпаривание и коагуляция поверхностного слоя облучаемой ткани (Чирешкин Д. Г. и соавт. , 1990; Овчинников А. А. и соавт. , 1996, 1999). При использовании HAr-Nd-лазера с контактным
световодом удается добиться минимального повреждения окружающих тканей. Однако при угрозе кровотечения лучше использовать HAr-Nd-лазер с бесконтактным световодом для достижения лучшего коагуляционного эффекта. В настоящее время, подавляющее большинство эндоскопических лазерных вмешательств производят СОг-лазером с экспозицией 0, 1, 0, 2 или 0, 5 с и мощностью 20 – 30 Вт. Лазерное выпаривание рубцовых тканей производят по периметру трахеи с постепенным смещением вниз. Данная методика показана при непротяженных стенозах. При восстановлении просвета трахеи протяженностью более 2 см после лазерного воздействия образуется большая зона некроза. Образующаяся раневая поверхность длительно заживает, и протяженность стеноза увеличивается.
Учитывая эти отрицательные моменты, А. Я. Самохин и М. А. Русаков предложили методику выпаривания рубцов в проекции 4, 8 и 12 часов с постепенным продвижением световода к каудальной границе сужения. Глубина рассечения составляет 4 – 5 мм. Затем выполняют бужирование трахеи.
Оперативные бронхоскопические вмешательства чреваты такими тяжелыми осложнениями, как кровотечение в просвет дыхательных путей, перфорация стенки трахеи или бронха.
Главным критерием хорошего результата лазерной фотокоагуляции у трахеотомированных больных является деканюляция, у нетрахеотомированных – стойкое расширение просвета дыхательной трубки при благоприятных функциональных показателях.
Широкое применение нашла методика электрорассечения суженного участка трахеи (Лукомский Г. И. и соавт. , 1986). Чаще процедуру выполняют игольчатым инъектором. После рассечения тканей возможно дополнительное расширение просвета трахеи бужами или интубационными трубками. Преимуществом этого способа лечения по сравнению с лазерным лечением являются его общедоступность и низкая стоимость. Недостатком
электрохирургического метода является приваривание электрода к ткани, отрыв образовавшегося струпа и возникновение кровотечения.
Однако, независимо от метода эндоскопического воздействия на рубцовые ткани, просвет трахеи вновь суживается в сроки от 7 – 14 дней до нескольких месяцев. Предупредить повторное сужение можно введением в трахею стентов. В литературе их называют по-разному: протезы, эндопротезы, протекторы, стенты.
На первых этапах эндопротезы вводили в просвет трахеи через трахеостому. В дальнейшем были разработаны и применены в клинике эндоскопические способы введения эндопротезов. Одни авторы фиксировали протез с помощью нити (Amemiya R. и
соавт. , 1985; Temes R. T. и соавт. , 1995). Другие авторы устанавливали в бронхах самофиксирующиеся силиконовые стенты, предложенные DumonJ. F. (1989).
Самофиксирующиеся эндопротезы представляют собой трубку из силиконовой резины с наружным диаметром 11, 5 -16, 0 мм и толщиной стенки 1, 0 – 1, 5 мм. На наружной поверхности трубки в шахматном порядке расположены выступы цилиндрической формы высотой 2 мм. Вначале во время эндоскопического исследования проводят
расширение стенозированного участка с помощью электрохирургической техники, лазера или бужа. Однако ни один из способов разрушения рубцовой ткани не является абсолютно надежным. Успех эндоскопического вмешательства в большей степени зависит от протяженности стеноза, степени зрелости фиброзной ткани и наличия сохранных хрящевых полуколец в стенозированном сегменте. Затем тубус ригидного бронхоскопа устанавливают над зоной стеноза. Эндопротез проводят в зону стеноза через просвет эндоскопа с помощью биопсийных щипцов таким образом, что его дистальный и проксимальный концы располагаются с захватом 5 мм интактной стенки трахеи. Для
профилактики смещения стента в течение 5-7 дней назначают препараты, подавляющие кашлевой рефлекс. На протяжении этого времени расширенный просвет трахеи сокращается, выступы на наружной поверхности эндопротеза погружаются в слизистую оболочку трахеи и он плотно фиксируется в стенозированном участке.
Дилатация стеноза с помощью стента проводится в сроки от 1 мес до 4 лет. Во всех случаях, независимо от вида стеноза, показан периодический эндоскопический контроль с интервалом 1-2 мес. Это позволяет вовремя диагностировать и устранить возможные осложнения, связанные с нахождением инородного тела в просвете трахеи.
Положительные результаты отмечены у 49% больных. У остальных развивается рестеноз после удаления стента.
Статья добавлена 11 апреля 2016 г.
Источник
ВНИМАНИЕ
Телефон для связи с отделом ОМС: +7 (812) 640-54-25.
Обратите внимание!
В связи с большим потоком обращений, возможны перебои в работе телефонной линии.
Для связи с оператором оставьте заявку. Мы обязательно перезвоним.
Приносим извинения за временные неудобства.
Бужирование – это метод диагностики и лечения с помощью «бужа» – инструмента в виде гибкого (синтетический материал, резина) или металлического стержня. Для бужирования также применяют медицинские зонды и трубки, используют ватно-марлевые тампоны.
Бужи регулярно вводят в полый, трубчатый орган на протяжении нескольких недель, постоянно увеличивая их диаметр. В зависимости от назначения бужи имеют различную длину и толщину, бывают разной формы. Буж оставляют в полости органа от 1 часа до 2-3 дней, после чего пациент находится под пристальным наблюдением медицинского персонала для пресечения негативной реакции тканей. Одновременно с бужированием нередко проводится противовоспалительное лечение.
Количество процедур индивидуально и определяется лечащим врачом.
Применение бужирования
Отоларингология
В отоларингологии бужирование применяют для расширения полостей глотки, гортани, носа, трахеи или слуховой трубы при их закупорке, стойкой непроходимости или сужении. Бужирование применяют и с диагностической целью для обнаружения сужения; после операций (в том числе пластических), травм, гнойных и воспалительных процессов с целью формирования функционально важного для органа просвета.
При отеке гортани или наличии дифтеритических пленок у детей применяется специальный набор бужевых трубок. При бужировании носа используют полые трубки для обеспечения возможности дыхания.
Гастроэнтерология
В гастроэнтерологии бужирование применяют, чтобы увеличить проходимость суженного (стеноз) пищевода при опухолевых или рубцовых образованиях в нем. Для стеноза пищевода, полученного в результате химического ожога, бужирование – наиболее часто применяемый метод терапии. Но при полном рубцовом стенозе пищевода бужирование противопоказано. Тяжелый эзофагит, пищевые свищи, дивертикулы пищевода и его перфорация также являются противопоказанием для лечения бужированием. Наиболее благоприятным в терапии с помощью этой методики считается работа с пищеводом, не подвергавшимся ранее оперативным вмешательствам.
Урология
В урологии бужирование применяют для восстановления нормального мочеиспускания при сужении уретры: стенозах, стриктурах воспалительного и травматического происхождения. Для бужирования мужчин и женщин используют бужи разной формы.
Противопоказаниями для бужирования являются острые воспалительные заболевания половых органов, аденома предстательной железы у мужчин.
Наши клиники в Санкт-Петербурге


Медицентр Юго-Запад
Пр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект

Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Источник
Под термином «трахеостомия» оперативная хирургия подразумевает хирургическое вмешательство по введению специальной трубки в трахею. Трахеостома необходима для обеспечения дыхания пациента. Процедуру выполняют в плановом или экстренном порядке. В Юсуповской больнице операцию делают онкологическим больным.
В клинике онкологии трахеостомию выполняют в качестве предоперационной подготовки или паллиативного оперативного вмешательства у неоперабельных пациентов. Все сложные случаи наложения трахеостомы при опухолях ЛОР органов обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории. Врачи принимают коллегиальное решение в отношении метода трахеостомии и тактики лечения пациентов.
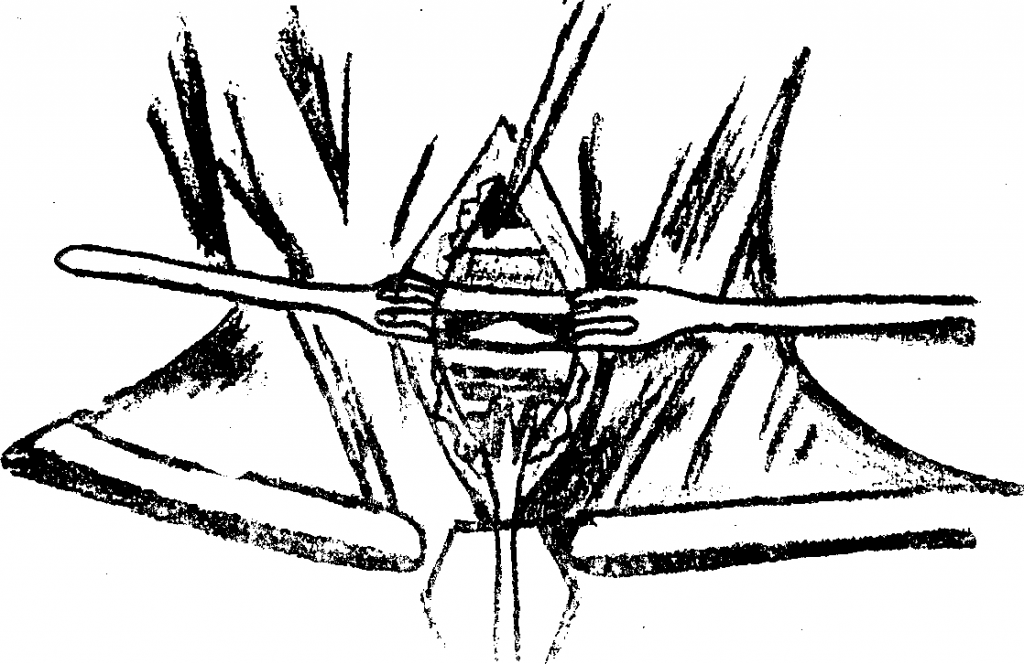
Причины, вызывающие нарушение дыхания
У пациентов с новообразованиями головы и шеи нарушение дыхания может развиться по следующим причинам:
- стеноз трахеи и гортани при поражении опухолью щитовидной железы, гортани или глотки;
- сужение гортани в результате отёка её стенок при проведении лучевой терапии рака гортани и гортаноглотки;
- сужение просвета гортани при опухолевых процессах, расположенных за пределами органа и при проведении операции на шее, после которых развивается паралич нижнегортанных нервов;
- отёк глотки после оперативных вмешательств в области ротоглотки и корня языка.
При бронхиальной астме трахеостома необходима для многократного удаления секрета их просветов бронхов. Иногда пациентам, страдающим бронхиальной астмой (бас), для ИВЛ используется трахеостома. Если при отсутствии возможности при использовании интубационного наркоза провести интубацию через естественные дыхательные пути, выполняют наложение трахеостомы. Трахеостома при инсульте используется для удаления секрета бронхиального дерева.
Показания
Основными показаниями к трахеостомии являются:
- острый стеноз гортани вследствие попадания инородных тел, химического и термического ожога, при злокачественных новообразованиях, дифтерии, ложном крупе, эпиглоттите, двустороннем параличе голосовых складок;
- нарушение дренажной функции трахеобронхиального дерева у пациентов с тяжёлой черепно-мозговой травмой, инсультом, опухолью головного мозга, нарушением каркасности грудной клетки, массивной пневмонией, а также находящихся в коме с нарушением кашлевого и глоточного рефлексов, рефлексов или длительном астматическом статусе;
- бульбарная форма полиомиелита, повреждение спинного мозга в шейном отделе, полирадикулоневрит и нейроинфекции (бешенство, ботулизм, столбняк) и тяжёлая форма миастении.
Цель наложения трахеостомы – улучшение состояния пациента или профилактика возможных осложнений.
Виды трахеостомии
Различают следующие виды трахеостомии:
- коникотомия (минитрахеостомия);
- конико-крикотомия;
- чрескожная (пункционная);
- трахеостомия (стандартная методика);
- чрескожная дилатационная трахеостомия.
В зависимости от выполняемого рассечения относительно перешейка щитовидной железы различают верхнюю, среднюю и нижнюю трахеостомию. При верхней трахеостомии рассекается несколько колец трахеи выше перешейка. Операцию обычно осуществляют у взрослых. Средняя трахеостомия выполняется путём вскрытия участков трахеи под перешейком. Её делают при наличии в области перешейка новообразования, не позволяющего выполнить другие виды операции. Нижняя трахеостомия заключается в рассечении кольца трахеи ниже перешейка щитовидной железы. Эту процедуру чаще проводят у детей.
Трахеостомия техника выполнения
Установка трахеостомы выполняется с помощью набора инструментов для трахеостомии. Он включает общий хирургический набор (скальпели, крючки, пинцеты, кровоостанавливающие зажимы) и специальные инструменты (острый однозубый крючок Шассеньяка, тупой однолопастный Г-образный крючок Кохера, трахеорасширитель Труссо и трахеостомические канюли).
Трахеостомию выполняют под местной анестезией или эндобронхиальным наркозом. При оказании экстренной помощи операция может быть проведена и без обезболивания. При выполнении верхней трахеостомии делают вертикальный разрез длиной 6-7см строго по срединной линии. Кожу, подкожную клетчатку и поверхностную фасцию шеи надрезают от середины щитовидного хряща. При выполнении поперечной трахеостомии разрез делают на уровне перстневидного хряща.
После этого хирург рассекает белую линию шеи, внутришейную фасцию. Перешеек щитовидной железы отъединяет от трахеи и путём отодвигает вниз. Затем однозубым крючком фиксирует гортань и рассекает хрящи гортани. После этого в трахею вставляет трубку и проводит проверку её проходимости. Фасцию плотно ушивает вокруг трубки и накладывает редкие швы на кожу. Трубку вокруг шеи операционная сестра фиксирует при помощи бинта. При выполнении нижней трахеостомии этапы операции те же. Отличием этого вида операции от предыдущей является место рассечения. Его выполняют между четвёртым и пятым хрящевыми кольцами трахеи.
Особой разновидностью трахеостомии является трахеоцентез – чрескожная пункционная трахеостомия. Она производится толстой хирургической иглой по срединной линии шеи под щитовидным хрящом. Чрескожную микротрахеостомию анестезиолог выполняет у постели больного. Процедура не требует перевода пациента в операционную.
Чрескожная трахеостомия обладает следующими преимуществами перед традиционной методикой:
- простая техника исполнения;
- выполняется под местной анестезией;
- не сопровождается повреждением сосудов;
- низкий риск развития инфекционных осложнений;
- минимальная частота развития стеноза после процедуры.
Маленькое и аккуратное отверстие после дилатационной трахеостомии закрывается менее грубым рубцом. Когда выполняется трахеостомия, протокол операции записывают в специальный журнал.
Последствия трубки в горле
После трахеостомии могут возникнуть ранние осложнения:
- кровотечение;
- подкожная эмфизема;
- эрозивный трахеит с формированием корок, забивающих во время кашля просвет трахеостомической трубки;
- трахеоэзофагеальная фистула;
- инфицирование трахеостомы;
- погружение трахеи в рану.
К поздним осложнениям трахеостомии относится сужение гортани, изменение голоса, сужение и пролежни гортани, грубые рубцовые изменения кожи в области стомы. При продолжительном давлении на стенки гортани может развиться ишемический некроз. На месте давления манжетки может сформироваться трахеит.
Уход за трахеостомой
Уход за трахеостомой включает очистку трубки от слизи и обеспечение должного состояния кожи трубки. Процедуру осуществляют 2-3 раза в сутки. Для этого медицинская сестра готовит:
- раствор фурацилина 1:5 000;
- цинковую мазь или пасту Лассара;
- 2 и 4% раствор натрия гидрокарбоната;
- стерильное растительное масло или вазелиновое;
- стерильные ватные шарики и марлевые салфетки;
- стерильный трахеобронхиальный катетер, пинцет, шпатель и ножницы;
- 2 почкообразные тазики;
- шприц Жане или электрический отсос.
Уход за трахеостомой должен быть постоянным. Для того чтобы трубка в горле после операции не забилась слизью, каждые 2 – 3 часа в неё вливают 2-3 капли 4% раствора натрия гидрокарбоната или стерильного масла. Канюлю извлекают из трубки 2 – 3 раза в сутки, очищают, обрабатывают, смазывают маслом и снова вводят в наружную трубку. Если пациент с трубкой в горле для дыхания сам не может хорошо откашляться, то периодически отсасывают содержимое трахеи. В том случае, если в трахеостому попало инородное тело, его удаляют. Чтобы избежать мацерирования кожи вокруг трахеостомы, кожные покровы обрабатывают, не вынимая трубки. Пациентам, которым наложена трахеостома, уход и кормление обеспечивает персонал Юсуповской больницы.
Удаление трахеостомы (трахеостомической трубки) выполняют после восстановления проходимости верхних дыхательных путей. После извлечения канюли трахеостома в большинстве случаев закрывается сама. После ларингэктомии (удаления трахеи) трахеостомическая трубка остаётся на всю дальнейшую жизнь.
Иногда трахеостому закрывают хирургическим путём. Где можно сделать операцию по закрытию трахеостомы? Эту процедуру выполняют врачи Юсуповской больницы. Получите консультацию по телефону. Контакт центр работает 7 дней в неделю круглосуточно.
Источник
Бужирование цервикального канала предназначено для восстановления проходимости цервикального канала, соединяющего полость матки с влагалищем. Процедура — безусловный метод выбора при заболеваниях, вызвавших сужение или полное закрытие прохода, расположенного в толще шейки матки.

В каких клинических ситуациях необходимо бужирование?
Сужение цервикального канала может быть как врожденным, так и приобретенным.
К нарушению проходимости цервикального канала приводят травмы шейки в родах, сопровождающиеся обширными разрывами.
Выскабливание матки при аборте и диагностические выскабливания самого канала, осложнившиеся инфицированием, тоже способны привести к рубцовому заращению.
Такой вид осложнения может возникнуть через продолжительное время после прижигания и иссечений патологических изменений шеечной слизистой, когда в месте воздействия образуются деформирующие канал рубцы.

Тяжелые хронические воспалительные процессы влагалища или эндометрия вызывают отек и слипание стенок канала с последующим заращением рубцовой тканью.
Возрастные изменения структуры и сухость тканей с опущением половых органов тоже деформируют и сужают проход.
Какими симптомами проявляется?
Частичное заращение может не проявлять себя при необильной менструации и у женщины после менопаузы.
Полное сращение стенок приводит к невозможности оттока менструальной крови с развитием на этом фоне воспаления эндометрия, что сопровождается болевым синдромом высокой интенсивности и общими явлениями интоксикации с высокой температурой. Такое состояние может быть расценено как «острый живот», а женщина направлена на оперативное вмешательство.
Какая подготовка требуется перед бужированием?
Как любая манипуляция, сопровождающаяся нарушением целостности тканей, бужирование должно выполняться в абсолютно чистой в плане микрофлоры зоне, его можно проводить только при отсутствии признаков острого воспаления и инфекции.
До процедуры женщине необходимо пройти комплексное гинекологическое обследование с анализами крови и мочи, посевом на микрофлору, осмотром специалистами.
Как проводится процедура?
Суть метода: при помощи специального инструмента — бужа, вводимого в цервикальный канал, происходит его расширение до нормальной проходимости. Бужи имеют различный диаметр и подбираются индивидуально в зависимости от анатомических особенностей пациентки.
Как правило, при отсутствии у женщины сопутствующей тяжелой патологии со стороны сердечно-сосудистой и кроветворной систем, бужирование цервикального канала выполняется амбулаторно.
Если цервикальный канал сужен, но не заращен полностью, то манипуляцию можно провести под местной анестезией. В случае полного заращения — атрезии решаются на внутривенный наркоз.
Через влагалище под визуальным контролем в канал шейки матки вводятся поочередно бужи, диаметр каждого последующего инструмента больше предыдущего. Происходит постепенное механическое расширение цервикального канала с восстановление его проходимости.
После проведенной процедуры и восстановления от наркоза женщина отпускается домой.
Ожидаемые последствия
Осложнения после бужирования встречаются крайне редко, для профилактики воспаления назначается антибактериальное лечение.
Некоторое время не рекомендуется заниматься тяжелой работой.
При воспалительной природе заращения не исключается вероятность образования сращений в будущем. При рецидиве можно повторить процедуру.
При любом гинекологическом заболевании специалисты Клиники Медицина 24/7 сделают всё возможное, что известно здравоохранению и есть в анналах медицинской науки, чтобы пациентка почувствовала себя полноценной женщиной, которой доступны все радости здорового человека. Запишитесь на консультацию: +7 (495) 230-00-01.
Материал подготовлен врачом-гинекологом, онкологом клиники «Медицина 24/7», кандидатом медицинских наук Алимардоновым Мурадом Бекмуротовичем.
Источник